الأهمية السريرية لتشخيص وعلاج التهاب المهبل بكفاءة
الالتهاب المهبلي هو أحد أكثر اضطرابات أمراض النساء شيوعًا، ويؤثر على النساء من جميع الفئات العمرية، بدءًا من المراهقات ووصولًا إلى النساء بعد سن اليأس. وإن ارتفاع معدل الإصابة بهذا الالتهاب ومعدل تكراره لا يسببان فقط إزعاجًا جسديًّا للمريضات مثل الحكة، والإفرازات غير الطبيعية، وألم الحوض، بل قد يؤديان أيضًا—في حال تركهما دون علاج—إلى مضاعفات نسائية أكثر خطورة مثل التهاب الحوض والتهاب عنق الرحم التآكلي. وفي الممارسة السريرية، يُعَد التشخيص الفعّال والعلاج الموجَّه للالتهاب المهبلي محور العمل السريري في تخصص أمراض النساء، وهو ما يرتبط ارتباطًا مباشرًا بتحسين نوعية حياة المريضات ومنع حدوث أضرار طويلة الأمد في الجهاز التناسلي. أما بالنسبة للموظفين الطبيين العاملين في المجال السريري، فإن إتقان العمليات التشخيصية الموحَّدة والطرق العلاجية الفعّالة يُعَد شرطًا أساسيًّا لممارسة العمل السريري في تخصص أمراض النساء، كما أنه المفتاح لخفض معدل تكرار الالتهاب المهبلي ورفع كفاءة العلاج السريري.
لم يعد العلاج السريري للالتهاب المهبلي مقتصرًا على العلاج الدوائي التقليدي. ومع تطور التكنولوجيا الطبية، أصبحت أجهزة العلاج الفيزيائي المدمجة مع تقنيات متقدمة مثل الليزر والتحفيز الكهربائي العضلي (EMS) وسيلة مساعدة هامة في الممارسة السريرية، حيث توفر خيارات علاجية أكثر أمانًا وغير جراحية للمرضى، لا سيما أولئك الذين يعانون من التهاب مهبلي متكرر أو غير المناسبين للاستخدام الطويل الأمد للأدوية. ويمكن أن يؤدي دمج العلاج الفيزيائي المتقدم في بروتوكولات التشخيص والعلاج السريرية إلى تحسين كفاءة علاج الالتهاب المهبلي بشكل أكبر، وتلبية الاحتياجات السريرية المتنوعة لمختلف المرضى.
الخطوات الرئيسية للتشخيص السريري الفعّال للالتهاب المهبلي
جمع الأعراض والتقييم الأولي
يبدأ التشخيص الفعّال للالتهاب المهبلي بجمع معلوماتٍ تفصيلية عن الأعراض وإجراء تقييم سريري أولي شامل. ويجب أن يستفسر الطاقم الطبي من المريضات عن وقت ظهور الأعراض، وخصائص الإفرازات المهبلية بما في ذلك لونها وقوامها ورائحتها، وكذلك الأعراض المصاحبة مثل الحكة vulvar، والإحساس بالحرقان، والتبول المؤلم، بالإضافة إلى التاريخ الطبي الشخصي، والتاريخ Menstrual، والتاريخ التناسلي، واستخدام الأدوية والمنتجات الصحية مؤخرًا. ويمكن أن تساعد هذه المعلومات السريرية الطاقم الطبي في إجراء حكم أولي حول النوع المحتمل من التهاب المهبل، مثل التهاب المهبل البكتيري الذي يتميّز بإفرازات رمادية بيضاء ذات رائحة تشبه رائحة السمك، أو التهاب المهبل الفطري الناتج عن المبيضات مع إفرازات بيضاء تشبه الجبن القشدي وحكة شديدة، أو التهاب المهبل الثلاثي التَّشعُّبي المصحوب بإفرازات صفراء خضراء رغوية، مما يُشكّل أساسًا متينًا للفحوصات اللاحقة الموجَّهة.
الفحوصات المخبرية والمساعدة
يُعَدُّ الفحص المخبري الدقيق حجر الزاوية في تأكيد نوع التهاب المهبل وتجنب التشخيص الخاطئ. ويُعَدُّ فحص إفرازات المهبل الروتيني أبسط فحص سريريٍّ وأكثره ضرورةً، حيث يمكنه تحديد مسببات الأمراض الميكروبية مثل البكتيريا والفطريات والطُّلَيبِيَّات بوضوحٍ من خلال الفحص المجهري. أما في الحالات غير النمطية أو المتكررة من التهاب المهبل، فيتطلَّب الأمر إجراء زرع ميكروبي إضافي واختبارات حساسية الأدوية لتحديد البكتيريا المسببة المحددة ودرجة حساسيتها للمضادات الحيوية، وذلك لتفادي الاستخدام العشوائي للأدوية الناجم عن غموض العوامل المسببة للمرض. علاوةً على ذلك، يمكن استخدام منظار عنق الرحم النسائي لدى المريضات المشتبه بإصابتهنَّ بتآكل عنق الرحم أو بأيِّ آفات أخرى في عنق الرحم بالتزامن مع التهاب المهبل لتقييم شامل لحالة الجهاز التناسلي، مما يضمن شمولية التشخيص.
التشخيص التفريقي لاستبعاد الأمراض المصاحبة
غالبًا ما يترافق التهاب المهبل مع أمراض نسائية أخرى، لذا فإن التشخيص التفريقي يُعَدُّ خطوةً لا غنى عنها في التشخيص السريري الفعّال. ويجب أن يميِّز الطاقم الطبي التهاب المهبل عن التهاب vulvitis، والتهاب الحوض، وانتباذ بطانة الرحم، وأمراض أخرى تتشابه أعراضها، كما يجب الانتباه إلى احتمال الإصابة بأنواع مختلفة من التهاب المهبل في وقتٍ واحد. أما بالنسبة للنساء بعد سن اليأس، فيجب التمييز بين التهاب المهبل الضموري الناتج عن انخفاض مستويات الإستروجين والتهاب المهبل العدوي، لأن مبادئ علاجهما تختلف تمامًا. ولا يمكن تجنُّب التشخيص المفقود أو الخاطئ، ووضع أكثر خطة علاج فردية ملائمة للمريضة، إلا من خلال إجراء تشخيص تفريقي دقيق.
بروتوكولات علاجية علمية لالتهاب المهبل في الممارسة السريرية
العلاج الدوائي المستهدف استنادًا إلى العوامل المسببة
لا تزال العلاجات الدوائية هي العلاج السريري الرئيسي للالتهاب المهبلي، والمبدأ الأساسي فيه هو استخدام الأدوية المستهدفة وفقًا للكائنات الدقيقة المُسبِّبة المؤكدة. وفي حالة الالتهاب المهبلي البكتيري، تُعدُّ المضادات الحيوية الفموية أو الموضعية الخيار الأول لقمع نمو البكتيريا اللاهوائية الزائد واستعادة التوازن في الميكروبيوم المهبلي. أما بالنسبة لالتهاب المهبل وال vulva الناتج عن المبيضات (الكانديدا)، فتُستخدم مضادات الفطريات للقضاء على العدوى الفطرية، مع ضرورة الانتباه إلى مدة العلاج لتفادي العلاج غير الكامل الذي قد يؤدي إلى تكرار الإصابة. وفي حالة الالتهاب المهبلي الثلاثي التَّشَكُّل (الناتج عن طلائعيات)، يُشكِّل العلاج الفموي المضاد للطفيليات الخيار الرئيسي، ويجب علاج الشريك الجنسي في الوقت نفسه لمنع العدوى المتبادلة. وفي الممارسة السريرية، يتوجَّب على الكوادر الطبية اختيار الصيغة الدوائية المناسبة ومدة العلاج وطريق الإعطاء وفقًا لعمر المريضة وحالتها الصحية وشدة المرض، وتوجيه المريضة لاستخدام الأدوية بشكلٍ صحيحٍ لضمان تحقيق التأثير العلاجي المطلوب.
تطبيق العلاج الطبيعي في العلاج السريري
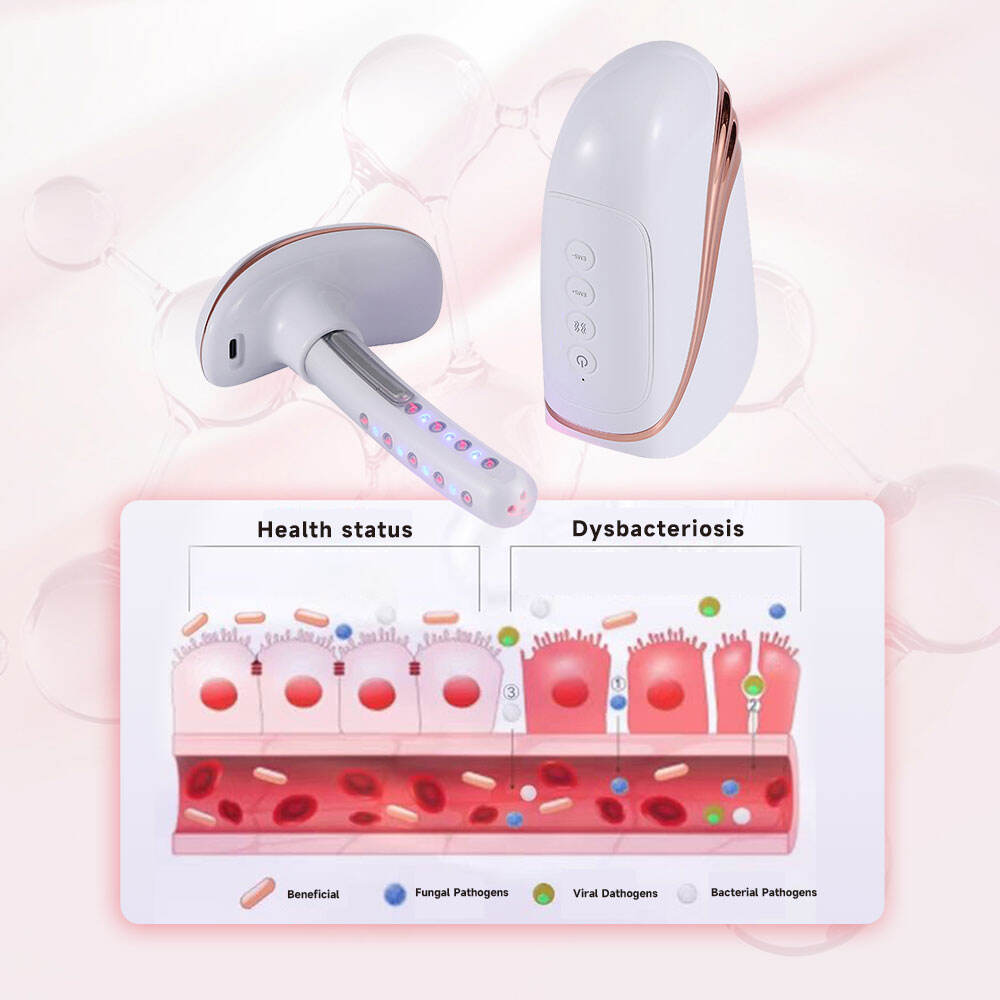
مع الابتكار والتطور في معدات طب النساء الطبية، أصبح العلاج الطبيعي وسيلة تكميلية هامة لعلاج التهاب المهبل في الممارسة السريرية، لا سيما لدى المرضى الذين يعانون من التهاب مهبلي متكرر أو مقاومة للأدوية أو آثار جانبية ناتجة عن الأدوية. ويُعتبر الليزر البارد المدمج مع تقنية انقباض العضلات بواسطة التحفيز الكهربائي (EMS) أسلوب علاج طبيعي آمن وفعال، وتُستخدم هذه التقنية على نطاق واسع حاليًّا في مجال طب النساء السريري. حيث يمكن لليزر البارد شبه الموصل بطول موجي 650 نانومتر وبقدرة منخفضة أن يخترق أنسجة الغشاء المخاطي المهبلي، ليؤدي وظيفة مضادة للالتهاب وتقليل التورم، ويمنع تكاثر الكائنات الدقيقة الممرضة، ويسرع إصلاح أنسجة الغشاء المخاطي التالفة. أما تقنية انقباض العضلات بواسطة التحفيز الكهربائي (EMS) فهي قادرة على تحسين توتر عضلات المهبل بشكل فعّال، واستعادة البنية الفسيولوجية الطبيعية للمهبل، وتعزيز المقاومة المحلية للجسم، وبالتالي خفض احتمال تكرار الإصابة بالتهاب المهبل.
معدات العلاج الطبيعي السريرية لأمراض النساء، مثل أجهزة الليزر لتضييق المهبل وأجهزة أمراض النساء والتوليد، صُمّمت خصيصًا لتميزها بعدم التدخل الجراحي، وسهولة التشغيل، وفعاليتها العلاجية الممتازة، وهي مناسبة للعلاج المساعد السريري لأنواع مختلفة من التهابات المهبل، وبخاصة لدى المرضى الذين يعانون من التهاب المهبل المصحوب بارتخاء المهبل أو التآكل العنقي الخفيف. ويمكن أن يعزِّز اقتران وظيفتي الضوء الأزرق والتدليك الاهتزازي في هذه المعدات التأثير المضاد للالتهابات، ويُخفف الحكة vulvar وغيرها من الأعراض غير المريحة، كما يحسّن تجربة المريضة العلاجية السريرية. وفي الممارسة السريرية، يمكن دمج العلاج الطبيعي مع العلاج الدوائي لتشكيل خطة علاج شاملة، مما يحسّن بشكل ملحوظ كفاءة علاج التهابات المهبل ويقلل من معدلات التكرار.
المتابعة بعد العلاج ومنع التكرار
العلاج السريري الفعّال للالتهاب المهبلي لا يقتصر فقط على فترة العلاج الحاد، بل يشمل أيضًا المتابعة القياسية بعد انتهاء العلاج والتدابير العلمية للوقاية من التكرار، وهي المفتاح لضمان فعالية العلاج على المدى الطويل. وبعد انتهاء دورة العلاج، يجب على الكوادر الطبية ترتيب فحوصات مُجدَّدة دوريًّا للمرضى للكشف في وقتٍ مبكر عن استعادة التوازن الدقيق للميكروبيوم المهبلي، وتعديل خطة العلاج وفقًا لنتائج هذه الفحوصات المُجدَّدة. أما بالنسبة للمرضى المعرَّضين لخطرٍ مرتفع للتكرار—مثل مرضى السكري والنساء الحوامل والنساء في سن اليأس—فيجب تقديم إرشادات صحية فردية لهن، تشمل تعديل عادات الحياة، والحفاظ على نظافة منطقة الفرج ونظافتها، وتعزيز المناعة الجسدية، وتجنُّب العوامل التي قد تؤدي إلى الإصابة بالتهاب المهبل.
وبالإضافة إلى ذلك، يُعَدّ التثقيف الصحي للمرضى جزءًا مهمًّا من إجراءات الوقاية من الانتكاس. ويجب على الكوادر الطبية توجيه المرضى لتبني مفاهيم سليمة حول الصحة النسائية، وتجنُّب التنظيف المفرط للمهبل الذي قد يُخلّ بالتوازن الميكروبيولوجي الطبيعي، والاهتمام بالنظافة الجنسية لتقليل خطر الإصابة بالتهاب المهبل العدوي. أما بالنسبة للنساء في مرحلة ما بعد انقطاع الطمث، فيمكن إعطاؤهن علاجًا هرمونيًّا بديلًا بالاستروجين، وفقًا لحالتهم الجسدية، وبإشراف طبي سريري مناسب، لتحسين مقاومة الغشاء المخاطي المهبلي ومنع حدوث التهاب المهبل الضموري.
مزايا معدات العلاج النسائي المتقدمة في الممارسة السريرية
السلامة وعدم التدخل الجراحي في الاستخدام السريري
معدات العلاج بالليزر النسائية المتقدمة تتميز بالسلامة وعدم التدخل الجراحي، وهي بذلك تتماشى مع اتجاهات تطور الطب السريري الحديث الذي يدعو إلى العلاج الأقل توغلاً. وعلى سبيل المثال، فإن منتج الليزر من سلسلة 3R ذي قوة ليزر تبلغ 5 ملليواط ±20% يستخدم إشعاع ليزر بارد منخفض القدرة لا يُحدث أي ضرر لأنسجة الغشاء المخاطي المهبلي، كما أن جهد البطارية يتم التحكم فيه ضمن نطاق 3.7–4.2 فولت، مما يضمن سلامة الاستخدام السريري. وقد صُمّمت هذه المعدة بوظائف تشغيل مُراعاة لراحة الإنسان مثل الشحن الذكي والتحكم عن بُعد، ما يسهّل على الكوادر الطبية استخدامها في الممارسة السريرية، ويُمكّن المرضى أيضًا من إجراء العلاج التكميلي تحت الإشراف السريري، وبالتالي يحسّن من مدى سهولة وملاءمة العلاج السريري.
فعالية مبنية على الأدلة ويدعمها تقارير سريرية
خضعت أجهزة العلاج النسائي المتقدمة المستخدمة في الممارسة السريرية لدراسات سريرية دقيقة، ولديها عدد كبير من التقارير السريرية التي تدعم فعاليتها العلاجية، مما يُبرر استخدامها الواسع في الممارسة السريرية. وقد حصلت هذه الأجهزة على شهادات اعتماد دولية معتمدة، مثل شهادة CE وتسجيل إدارة الغذاء والدواء الأمريكية (FDA)، واجتازت تقرير سلامة الليزر SGS 60825، مما يُثبت سلامتها وفعاليتها في التطبيق السريري. وفي علاج التهاب المهبل، تم التحقق من فعالية أجهزة العلاج الطبيعي من خلال عدد كبير من الحالات السريرية، حيث تُحسّن بشكل فعال معدل الشفاء من التهاب المهبل وتقلل من معدل تكراره، وأصبحت جزءًا أساسيًا من نظام التشخيص والعلاج السريري لالتهاب المهبل.
تكامل متعدد الوظائف لتلبية الاحتياجات السريرية المتنوعة
تُحقِّق معدات العلاج النسائي السريرية الحديثة دمج وظائف متعددة مثل التشعيع بالليزر، والتقلص العضلي بواسطة التحفيز الكهربائي العضلي (EMS)، والعلاج بالضوء الأزرق، والتدليك الاهتزازي، ما يتيح تلبية الاحتياجات العلاجية السريرية المتنوعة للإصابات المهبلية وأعراضها المترافقة. فعلى سبيل المثال، يمكن لأجهزة أمراض النساء والتوليد الليزرية الخاصة بشدّ المهبل أن تؤدي دوراً مضاداً للالتهاب ومثبِّتاً للبكتيريا في علاج التهاب المهبل، كما تحسّن ارتخاء المهبل باستخدام تقنية التقلص العضلي بالتحفيز الكهربائي العضلي (EMS)، وتخفّف الحكة والشعور بالحرقان عبر العلاج بالضوء الأزرق والتدليك الاهتزازي، مما يحقّق علاجاً شاملاً للأعراض النسائية. ويمنح هذا التصميم المدمج متعدد الوظائف المعدات عمليّةً أعلى في الاستخدام السريري، ويقلّل من عدد الأجهزة العلاجية المستخدمة سريرياً لدى المريض، ويرفع كفاءة التشخيص والعلاج السريريين.
خلاصة
التشخيص والعلاج الفعّالان لالتهاب المهبل في الممارسة السريرية يُشكّلان مشروعاً منظومياً يشمل العملية برمتها، بدءاً من جمع الأعراض ووصولاً إلى التشخيص الدقيق والعلاج المستهدف ومتابعة الحالة بعد العلاج. ويجب أن يتقن الكوادر الطبية العمليات التشخيصية السريرية القياسية، وأن تدمج بين الفحوصات المخبرية والتشخيص التفريقي لتحديد نوع التهاب المهبل والعوامل المسببة له بدقة، ثم وضع خطط علاجية علمية ومُخصصة لكل مريضة. ومع تطور التكنولوجيا الطبية، أضفت تطبيقات معدات العلاج الفيزيائي المتقدمة—مثل تقنيات الليزر والتحفيز الكهربائي العضلي (EMS)—حيوية جديدةً في علاج التهاب المهبل في الممارسة السريرية، مما وفر خيارات علاجية أكثر أماناً وفعاليةً وغير جراحية للممارسة السريرية.
أصبح دمج العلاج الدوائي المستهدف والعلاج الطبيعي المتقدم اتجاهًا تطويريًّا في العلاج السريري للالتهاب المهبلي، ما يُحسِّن بشكلٍ ملحوظ الكفاءة العلاجية السريرية ويقلل من معدلات تكرار المرض. وفي الوقت نفسه، تُعَدُّ المتابعة القياسية بعد العلاج، والوقاية العلمية من التكرار، وتثقيف المريضة الصحي عواملَ حاسمةً لضمان الفاعلية العلاجية طويلة الأمد. وفي الممارسة السريرية، ينبغي أن يواكب الطاقم الطبي التطورات الحديثة، وأن يكتسب المعرفة بنشاطٍ ويطبِّق أحدث التقنيات والمعدات الطبية، مع الاستمرار في تحسين بروتوكولات تشخيص وعلاج الالتهاب المهبلي، وذلك لتوفير خدمات طبية سريرية عالية الجودة للمرضى، ورفع مستوى العلاج السريري للأمراض النسائية فعليًّا. وسيستمر استخدام أجهزة العلاج النسائي المتقدمة، التي تتمتّع بدعم تقارير سريرية وشهادات دولية، في أداء دورٍ مهمٍّ في التشخيص والعلاج السريريين للالتهاب المهبلي، والإسهام في تحسين صحة المرأة الإنجابية.