Signification clinique d’un diagnostic et d’un traitement efficaces de la vaginite
La vaginite est l'un des troubles gynécologiques les plus fréquents, touchant les femmes de tous âges, des adolescentes aux femmes ménopausées. Sa forte incidence et son taux de récurrence élevé provoquent non seulement un inconfort physique chez les patientes — tel que des démangeaisons, des pertes vaginales anormales et des douleurs pelviennes —, mais peuvent également entraîner des complications gynécologiques plus graves, comme la maladie inflammatoire pelvienne ou l’érosion cervicale, si elle n’est pas traitée. En pratique clinique, le diagnostic rapide et le traitement ciblé de la vaginite constituent le cœur de la prise en charge gynécologique, ce qui est directement lié à l’amélioration de la qualité de vie des patientes et à la prévention de lésions à long terme du système reproducteur. Pour le personnel médical clinique, maîtriser les procédures diagnostiques standardisées et les méthodes thérapeutiques efficaces constitue une exigence fondamentale pour exercer la médecine gynécologique clinique, et représente également la clé pour réduire le taux de récurrence de la vaginite et améliorer l’efficacité thérapeutique clinique.
Le traitement clinique de la vaginite ne se limite plus à la thérapie médicamenteuse traditionnelle. Avec le développement des technologies médicales, les équipements de thérapie physique intégrant des technologies avancées telles que le laser et la stimulation électromyographique (EMS) sont devenus un moyen auxiliaire important en pratique clinique, offrant aux patients des options thérapeutiques plus sûres et non invasives, notamment pour ceux souffrant de vaginite récidivante ou pour lesquels une utilisation prolongée de médicaments n’est pas indiquée. L’intégration de thérapies physiques avancées dans les protocoles cliniques de diagnostic et de traitement permet d’améliorer encore l’efficacité du traitement de la vaginite et de répondre aux besoins cliniques variés des différents patients.
Étapes clés pour un diagnostic clinique efficace de la vaginite
Collecte des symptômes et évaluation initiale
Un diagnostic efficace de la vaginite commence par la collecte détaillée des symptômes et une évaluation clinique initiale complète. Le personnel médical doit interroger les patientes sur le moment d’apparition des symptômes, les caractéristiques des sécrétions vaginales (couleur, consistance et odeur), les symptômes associés tels que le prurit vulvaire, la sensation de brûlure et la dysurie, ainsi que les antécédents médicaux personnels, les antécédents menstruels, les antécédents obstétricaux et gynécologiques, et l’utilisation récente de médicaments ou de produits de santé. Ces éléments cliniques permettent au personnel médical de formuler, dans un premier temps, une hypothèse diagnostique concernant le type probable de vaginite : par exemple, la vaginose bactérienne, caractérisée par des sécrétions grises-blanchâtres à odeur de poisson ; la candidose vulvovaginale, marquée par des sécrétions blanches, crémeuses ou fromageuses et un prurit intense ; ou encore la trichomonase vaginale, associée à des sécrétions mousseuses jaune-vertes. Cela constitue une base solide pour les examens ciblés ultérieurs.
Examens de laboratoire et examens complémentaires
L'examen de laboratoire précis constitue le cœur de la confirmation du type de vaginite et permet d'éviter les erreurs de diagnostic. L'examen routinier des sécrétions vaginales est l'examen clinique le plus fondamental et indispensable, permettant d'identifier clairement, par examen microscopique, les micro-organismes pathogènes tels que les bactéries, les champignons et les trichomonas. Pour certains cas de vaginite atypique ou récidivante, des examens complémentaires, tels que la culture microbienne et les tests de sensibilité aux antibiotiques, sont nécessaires afin de déterminer précisément la bactérie pathogène responsable ainsi que sa sensibilité aux antibiotiques, évitant ainsi une utilisation aveugle des médicaments due à une identification imprécise des facteurs pathogènes. En outre, la colposcopie gynécologique peut être réalisée chez les patientes présentant une érosion cervicale suspectée ou d'autres lésions du col utérin associées à une vaginite, afin d'évaluer de façon globale l'état de l'appareil génital et d'assurer l'exhaustivité du diagnostic.
Diagnostic différentiel pour exclure les comorbidités
La vaginite s'accompagne souvent d'autres affections gynécologiques ; le diagnostic différentiel constitue donc une étape indispensable pour un diagnostic clinique efficace. Le personnel médical doit distinguer la vaginite de la vulvite, de la maladie inflammatoire pelvienne, de l'endométriose et d'autres pathologies présentant des symptômes similaires, et doit également prêter attention à la comorbidité entre différents types de vaginite. Chez les femmes ménopausées, il est nécessaire de différencier la vaginite atrophique, causée par une diminution des niveaux d’œstrogènes, de la vaginite infectieuse, car leurs principes thérapeutiques sont totalement différents. Seul un diagnostic différentiel rigoureux permet d’éviter les diagnostics manqués ou erronés et de définir le plan thérapeutique individuel le plus adapté aux patients.
Protocoles thérapeutiques scientifiques pour la vaginite en pratique clinique
Thérapie médicamenteuse ciblée fondée sur les facteurs pathogènes
La thérapie médicamenteuse reste le traitement clinique principal de la vaginite, et son principe fondamental consiste à administrer un traitement ciblé en fonction des micro-organismes pathogènes identifiés. En cas de vaginose bactérienne, les antibiotiques oraux ou topiques constituent le traitement de première intention afin d’inhiber la prolifération excessive de bactéries anaérobies et de rétablir l’équilibre de la microécologie vaginale. En cas de candidose vulvovaginale, des antifongiques sont utilisés pour éliminer l’infection fongique, et il convient de veiller à la durée du traitement afin d’éviter une guérison incomplète qui pourrait entraîner une récidive. En cas de vaginite trichomonasienne, les médicaments anti-trichomonas oraux constituent le traitement principal, et un traitement simultané des partenaires sexuels est requis afin de prévenir les infections croisées. En pratique clinique, le personnel médical doit choisir la forme galénique, la durée du traitement et la voie d’administration appropriées en fonction de l’âge, de l’état général et de la gravité de la maladie du patient, et guider ce dernier dans l’utilisation correcte des médicaments afin d’assurer l’efficacité thérapeutique.
Application de la thérapie physique dans le traitement clinique
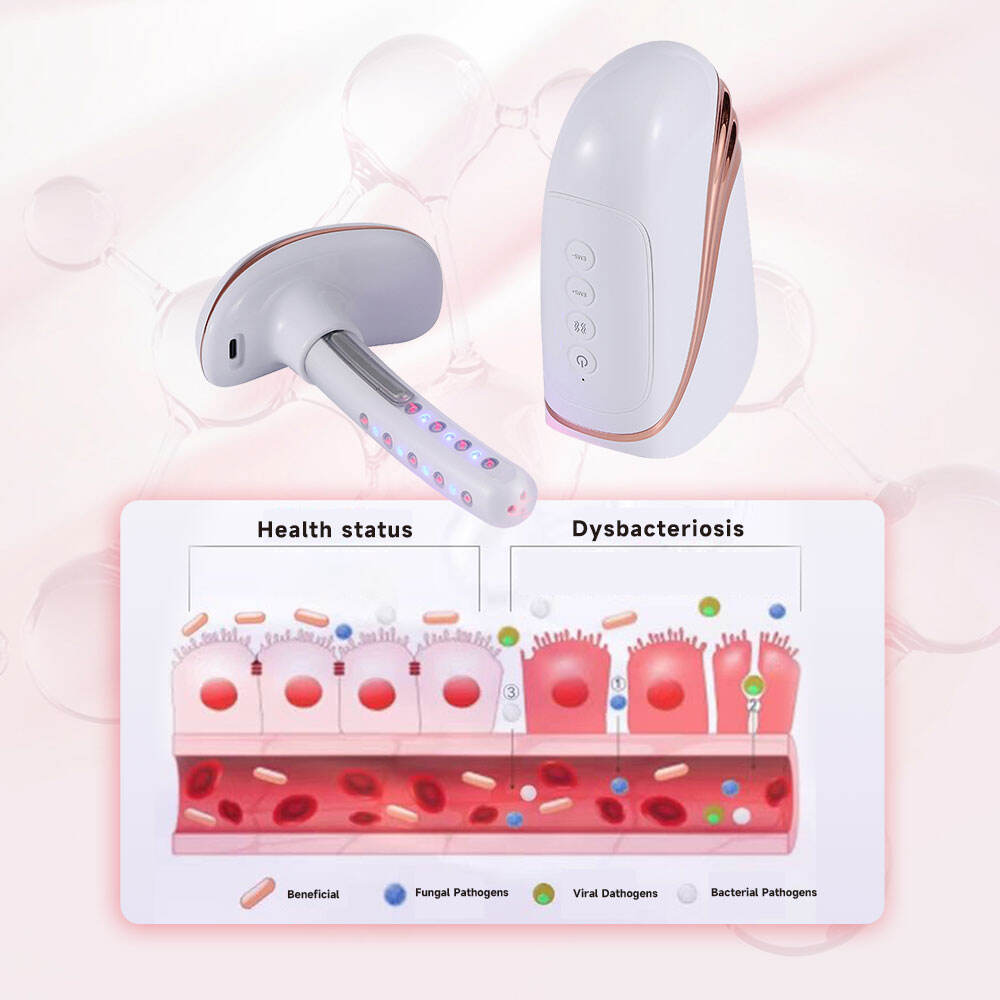
Avec l'innovation et le développement des équipements médicaux en gynécologie, la thérapie physique est devenue un moyen complémentaire important du traitement de la vaginite en pratique clinique, notamment chez les patientes souffrant de vaginite récidivante, de résistance aux médicaments ou d'effets indésirables liés aux traitements médicamenteux. Le laser froid combiné à la technologie de contraction musculaire EMS constitue actuellement une méthode de thérapie physique sûre et efficace, largement utilisée en gynécologie clinique. Le laser froid à semi-conducteur de longueur d'onde 650 nm, à faible puissance, peut pénétrer les tissus muqueux vaginaux, exercer un effet anti-inflammatoire et décongestionnant, inhiber la prolifération des micro-organismes pathogènes et accélérer la réparation des tissus muqueux lésés. La technologie de contraction musculaire EMS permet d'améliorer efficacement le tonus des muscles vaginaux, de restaurer la structure physiologique normale du vagin et de renforcer la résistance locale de l'organisme, réduisant ainsi la probabilité de récidive de la vaginite.
Équipement clinique de physiothérapie pour la gynécologie, tel que le laser gynécologique et obstétrical pour le resserrement vaginal, conçu selon les caractéristiques suivantes : non invasif, manipulation facile et bon effet thérapeutique ; il convient ainsi au traitement clinique complémentaire de divers types de vaginites, notamment chez les patientes souffrant de vaginite associée à un relâchement vaginal ou à une érosion cervicale légère. La combinaison des fonctions de lumière bleue et de massage par vibration intégrées à cet équipement permet d’améliorer encore l’effet anti-inflammatoire, de soulager les démangeaisons vulvaires et autres inconforts, et d’optimiser l’expérience thérapeutique clinique du patient. En pratique clinique, la physiothérapie peut être associée à un traitement médicamenteux afin de constituer un plan thérapeutique global, ce qui améliore nettement l’efficacité du traitement de la vaginite et réduit le taux de récidive.
Suivi post-thérapeutique et prévention des récidives
Un traitement clinique efficace de la vaginite ne se limite pas uniquement à la période de traitement aigu, mais comprend également un suivi post-thérapeutique standardisé et des mesures scientifiques de prévention des récidives, qui constituent la clé d’un effet thérapeutique durable. À l’issue du traitement, le personnel médical doit organiser des réexamens réguliers chez les patientes afin de détecter en temps utile la restauration de la microécologie vaginale et d’ajuster le plan thérapeutique en fonction des résultats des réexamens. Chez les patientes présentant un risque élevé de récidive — telles que les femmes diabétiques, les femmes enceintes et les femmes ménopausées — une orientation sanitaire individualisée doit être fournie, notamment par l’adaptation des habitudes de vie, le maintien d’une hygiène propre de la région vulvaire, le renforcement de l’immunité physique et l’évitement des facteurs déclenchant la vaginite.
En outre, l’éducation thérapeutique des patientes constitue un volet essentiel de la prévention des récidives. Le personnel médical doit guider les patientes afin qu’elles adoptent des notions correctes en matière de santé gynécologique, éviter un nettoyage excessif du vagin qui perturbe l’équilibre micro-écologique normal, et veiller à l’hygiène sexuelle afin de réduire le risque de vaginite infectieuse. Chez les femmes ménopausées, une thérapie substitutive œstrogénique adaptée peut être prescrite, sous surveillance clinique et en fonction de leur état physiologique, afin d’améliorer la résistance de la muqueuse vaginale et de prévenir l’apparition d’une vaginite atrophique.
Avantages des équipements avancés de thérapie gynécologique en pratique clinique
Sécurité et caractère non invasif de l’application clinique
L'équipement avancé de thérapie laser gynécologique présente des caractéristiques de sécurité et de non-invasivité, ce qui s'inscrit dans la tendance actuelle de la médecine clinique moderne, qui privilégie les traitements mini-invasifs. Prenons l'exemple du produit laser 3R dont la puissance laser est de 5 mW ± 20 % : son irradiation par laser froid à faible puissance n'entraîne aucun dommage aux tissus muqueux vaginaux, et la tension de la batterie est contrôlée entre 3,7 V et 4,2 V, garantissant ainsi la sécurité de l'utilisation clinique. L'équipement intègre des fonctions d'exploitation ergonomiques, telles que la charge intelligente et la télécommande, ce qui facilite son utilisation par le personnel médical en pratique clinique et permet également aux patients de réaliser, sous guidance clinique, une thérapie adjuvante, améliorant ainsi la praticité du traitement clinique.
Efficacité fondée sur des preuves, étayée par des rapports cliniques
Les équipements avancés de thérapie gynécologique utilisés en pratique clinique ont fait l'objet d'études cliniques rigoureuses et sont étayés par un grand nombre de rapports cliniques attestant de leur efficacité thérapeutique, ce qui constitue la base de leur large utilisation en pratique clinique. Ces équipements ont obtenu des certifications internationales reconnues, telles que la certification CE et l'enregistrement auprès de la FDA, et ont passé le rapport de sécurité laser SGS 60825, ce qui démontre pleinement leur sécurité et leur efficacité en application clinique. Dans le traitement clinique de la vaginite, l'efficacité thérapeutique des équipements de physiothérapie a été validée par un grand nombre de cas cliniques ; ils permettent d'améliorer efficacement le taux de guérison clinique de la vaginite et de réduire le taux de récidive, devenant ainsi un élément essentiel du système clinique de diagnostic et de traitement de la vaginite.
Intégration multifonctionnelle pour répondre à des besoins cliniques variés
Les équipements modernes de thérapie gynécologique clinique permettent l’intégration de plusieurs fonctions, telles que l’irradiation au laser, la contraction musculaire par stimulation électromyographique (EMS), la thérapie par lumière bleue et le massage par vibration, ce qui répond aux besoins cliniques variés liés à la vaginite et à ses symptômes associés. Par exemple, les instruments gynécologiques et obstétricaux au laser pour le resserrement vaginal ne jouent pas seulement un rôle anti-inflammatoire et bactériostatique dans le traitement de la vaginite, mais améliorent également le relâchement vaginal grâce à la technologie de contraction musculaire EMS, tout en soulageant les démangeaisons et la sensation de brûlure par la lumière bleue et le massage par vibration, assurant ainsi un traitement global des symptômes gynécologiques. Cette conception intégrant plusieurs fonctions rend l’équipement plus pratique en pratique clinique, réduit le nombre d’instruments thérapeutiques utilisés par les patientes et améliore l’efficacité du diagnostic et du traitement cliniques.
Conclusion
Le diagnostic et le traitement efficaces de la vaginite en pratique clinique constituent un projet systématique qui couvre l’ensemble du processus, depuis la collecte des symptômes, le diagnostic précis jusqu’au traitement ciblé et au suivi post-thérapeutique. Le personnel médical doit maîtriser les procédures diagnostiques cliniques standardisées, associer les examens de laboratoire au diagnostic différentiel afin d’identifier avec précision le type et les facteurs étiologiques de la vaginite, et élaborer pour chaque patient des plans thérapeutiques scientifiques et individualisés. Avec le développement des technologies médicales, l’application d’équipements avancés de thérapie physique, notamment ceux fondés sur la technologie laser et la stimulation électromyographique (EMS), en pratique clinique a insufflé une nouvelle vitalité au traitement de la vaginite, offrant ainsi des options thérapeutiques plus sûres, plus efficaces et non invasives à la pratique clinique.
L'intégration de la thérapie médicamenteuse ciblée et de la kinésithérapie avancée est devenue la tendance du développement des traitements cliniques de la vaginite, ce qui permet d'améliorer significativement l'efficacité thérapeutique clinique et de réduire le taux de récidive de la maladie. Par ailleurs, un suivi post-thérapeutique standardisé, une prévention scientifique des récidives ainsi qu'une éducation sanitaire des patientes constituent des éléments clés pour garantir un effet thérapeutique à long terme. En pratique clinique, le personnel médical doit suivre l'évolution des connaissances, apprendre activement et appliquer les nouvelles technologies et équipements médicaux, et optimiser en continu le protocole diagnostique et thérapeutique de la vaginite, afin d'offrir aux patientes des services médicaux cliniques de haute qualité et d'améliorer efficacement le niveau des traitements cliniques des affections gynécologiques. Les équipements avancés de thérapie gynécologique, soutenus par des rapports cliniques et dotés de certifications internationales, continueront de jouer un rôle essentiel dans le diagnostic et le traitement cliniques de la vaginite, contribuant ainsi à l'amélioration de la santé reproductive féminine.
Table des matières
- Signification clinique d’un diagnostic et d’un traitement efficaces de la vaginite
- Étapes clés pour un diagnostic clinique efficace de la vaginite
- Protocoles thérapeutiques scientifiques pour la vaginite en pratique clinique
- Avantages des équipements avancés de thérapie gynécologique en pratique clinique
- Conclusion