Significado Clínico do Diagnóstico e Tratamento Eficientes da Vaginite
A vaginite é um dos distúrbios ginecológicos mais comuns, afetando mulheres de todas as faixas etárias, desde adolescentes até mulheres pós-menopausa. Sua alta incidência e taxa de recorrência não só causam desconforto físico aos pacientes — como prurido, secreção anormal e dor pélvica —, mas também podem levar a complicações ginecológicas mais graves, como doença inflamatória pélvica e erosão cervical, caso não seja tratada. Na prática clínica, o diagnóstico eficiente e o tratamento direcionado da vaginite constituem o cerne do trabalho clínico em ginecologia, estando diretamente relacionados à melhoria da qualidade de vida dos pacientes e à prevenção de danos de longo prazo ao sistema reprodutor. Para os profissionais médicos clínicos, dominar processos diagnósticos padronizados e métodos terapêuticos eficazes é um requisito básico para a realização do trabalho clínico em ginecologia e também a chave para reduzir a taxa de recorrência da vaginite e melhorar a eficácia do tratamento clínico.
O tratamento clínico da vaginite já não se limita mais à terapia medicamentosa tradicional. Com o avanço da tecnologia médica, equipamentos de terapia física combinados com tecnologias avançadas, como laser e EMS, tornaram-se um importante meio auxiliar na prática clínica, oferecendo opções de tratamento mais seguras e não invasivas aos pacientes, especialmente aqueles com vaginite recorrente ou que não são adequados para o uso prolongado de medicamentos. A integração de terapias físicas avançadas nos protocolos clínicos de diagnóstico e tratamento pode ainda melhorar a eficácia do tratamento da vaginite e atender às diversas necessidades clínicas de diferentes pacientes.
Etapas-Chave para um Diagnóstico Clínico Eficiente da Vaginite
Coleta de Sintomas e Avaliação Inicial
O diagnóstico eficiente da vaginite começa com a coleta detalhada dos sintomas e com uma avaliação clínica inicial abrangente. A equipe médica deve questionar as pacientes sobre o tempo de início dos sintomas, as características do corrimento vaginal — incluindo cor, textura e odor —, os sintomas associados, como prurido vulvar, sensação de queimação e disúria, bem como o histórico médico pessoal, o histórico menstrual, o histórico reprodutivo e o uso recente de medicamentos e produtos para saúde. Essas informações clínicas ajudam a equipe médica a realizar, inicialmente, uma suspeita diagnóstica do tipo provável de vaginite, como a vaginose bacteriana — caracterizada por corrimento acinzentado-branqueado com odor de peixe —, a candidíase vulvovaginal — com corrimento branco em forma de coalhada e prurido intenso — ou a vaginite tricomoniásica — com corrimento espumoso amarelo-esverdeado —, estabelecendo assim uma base sólida para os exames subsequentes direcionados.
Exames Laboratoriais e Complementares
O exame laboratorial preciso é o cerne da confirmação do tipo de vaginite e da prevenção de diagnósticos errôneos. O exame rotineiro de secreções vaginais é o exame clínico mais básico e necessário, capaz de identificar claramente microrganismos patogênicos, como bactérias, fungos e tricomonas, por meio de exame microscópico. Em casos atípicos ou recorrentes de vaginite, são necessários exames complementares de cultura microbiana e de sensibilidade a antibióticos, a fim de determinar a bactéria patogênica específica e sua sensibilidade aos antibióticos, evitando assim o uso empírico de medicamentos decorrente da ausência de identificação clara dos fatores etiológicos. Além disso, a colposcopia ginecológica pode ser utilizada em pacientes com suspeita de erosão cervical ou outras lesões cervicais associadas à vaginite, para avaliar de forma abrangente o estado do trato reprodutivo e garantir a integralidade do diagnóstico.
Diagnóstico Diferencial para Exclusão de Comorbidades
A vaginite é frequentemente acompanhada por outras doenças ginecológicas, portanto o diagnóstico diferencial é uma etapa indispensável para um diagnóstico clínico eficiente. A equipe médica precisa distinguir a vaginite da vulvite, da doença inflamatória pélvica, da endometriose e de outras doenças com sintomas semelhantes, além de prestar atenção à comorbidade entre diferentes tipos de vaginite. Nas mulheres pós-menopausa, a vaginite atrófica causada pela diminuição dos níveis de estrogênio deve ser diferenciada da vaginite infecciosa, pois seus princípios terapêuticos são completamente distintos. Apenas por meio de um diagnóstico diferencial rigoroso é possível evitar diagnósticos perdidos e diagnósticos errôneos, bem como elaborar o plano terapêutico individual mais adequado para cada paciente.
Protocolos Científicos de Tratamento da Vaginite na Prática Clínica
Terapia Medicamentosa Direcionada com Base nos Fatores Etiológicos
A terapia medicamentosa ainda é o principal tratamento clínico para a vaginite, e seu princípio central é a administração de medicamentos direcionados conforme os microrganismos patogênicos confirmados. Para a vaginose bacteriana, os antibacterianos orais ou tópicos são a primeira opção, visando inibir o crescimento excessivo de bactérias anaeróbias e restaurar o equilíbrio da microecologia vaginal. Para a candidíase vulvovaginal, utilizam-se antifúngicos para eliminar as infecções fúngicas, devendo-se prestar atenção à duração do tratamento para evitar tratamento incompleto, que pode levar à recorrência. Para a vaginite por tricomoníase, os anti-tricomoníases orais constituem o tratamento principal, sendo necessária também a terapia simultânea dos parceiros sexuais para prevenir infecções cruzadas. Na prática clínica, a equipe médica deve selecionar a forma farmacêutica, a duração do tratamento e a via de administração mais adequadas, com base na idade, condição física e gravidade da doença do paciente, além de orientar corretamente o paciente quanto ao uso dos medicamentos, garantindo assim a eficácia terapêutica.
Aplicação da Fisioterapia no Tratamento Clínico
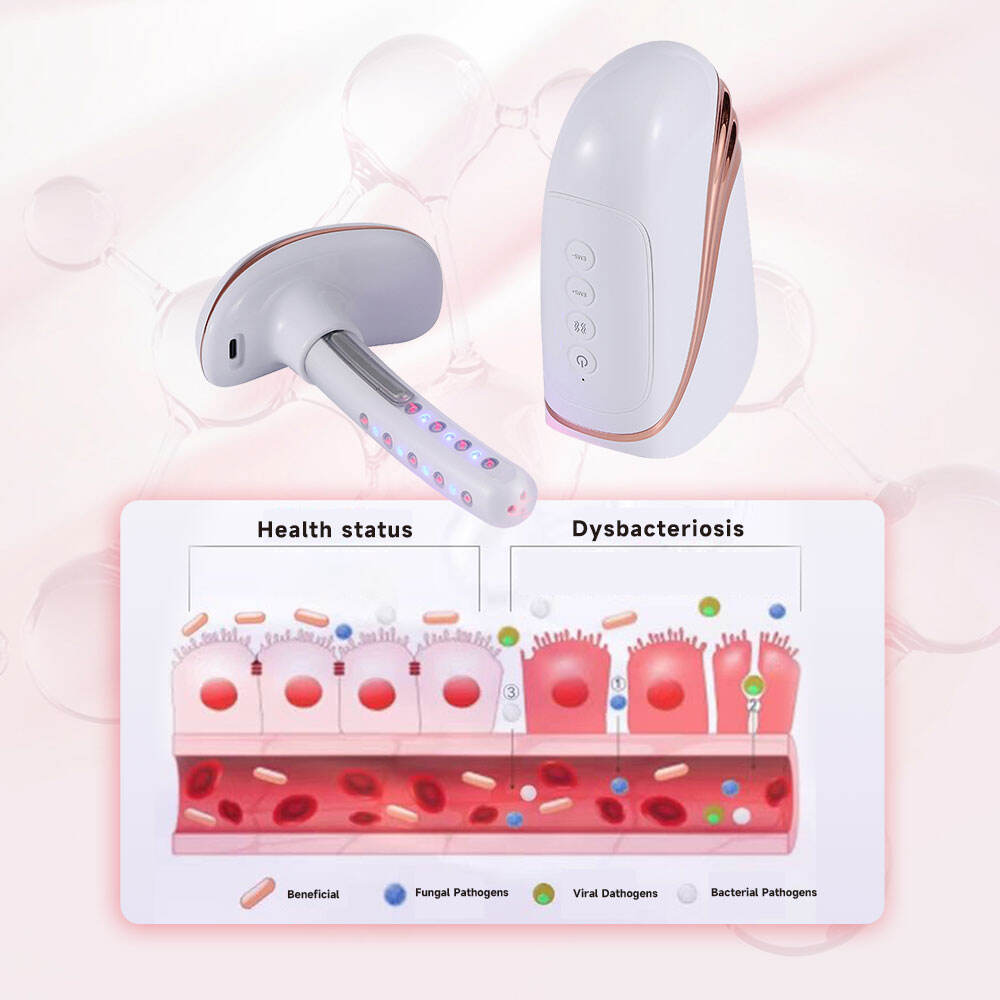
Com a inovação e o desenvolvimento dos equipamentos médicos ginecológicos, a fisioterapia tornou-se um importante método complementar no tratamento da vaginite na prática clínica, especialmente para pacientes com vaginite recorrente, resistência medicamentosa ou reações adversas aos medicamentos. O laser frio combinado com a tecnologia de contração muscular por EMS é um método de fisioterapia seguro e eficaz, amplamente utilizado atualmente na ginecologia clínica. O laser frio de semicondutor de 650 nm, de baixa potência, consegue penetrar nos tecidos da mucosa vaginal, exercendo efeitos anti-inflamatórios e redutores de edema, inibindo a reprodução de microrganismos patogênicos e acelerando a reparação dos tecidos mucosos lesados. A tecnologia de contração muscular por EMS pode melhorar eficazmente o tônus dos músculos vaginais, restaurar a estrutura fisiológica normal da vagina e reforçar a resistência local do organismo, reduzindo, assim, a probabilidade de recorrência da vaginite.
Equipamento clínico de fisioterapia para ginecologia, como o laser para aperto vaginal e os instrumentos ginecológicos e obstétricos, é projetado com características de não invasividade, operação fácil e bom efeito terapêutico, sendo adequado para tratamento clínico complementar de diversos tipos de vaginite, especialmente em pacientes com vaginite associada ao relaxamento vaginal ou à erosão cervical leve. A combinação das funções de luz azul e massagem por vibração no equipamento pode potencializar ainda mais o efeito anti-inflamatório, aliviar a prurido vulvar e outros desconfortos, além de melhorar a experiência clínica do paciente durante o tratamento. Na prática clínica, a fisioterapia pode ser combinada com a terapia medicamentosa para formar um plano de tratamento abrangente, o que pode melhorar significativamente a eficácia do tratamento da vaginite e reduzir a taxa de recorrência.
Acompanhamento Pós-Tratamento e Prevenção de Recorrência
O tratamento clínico eficaz da vaginite não se limita apenas ao período agudo do tratamento, mas também inclui acompanhamento pós-tratamento padronizado e medidas científicas de prevenção de recorrência, sendo esses fatores fundamentais para garantir o efeito terapêutico a longo prazo. Após o término do curso terapêutico, a equipe médica deve agendar exames de reavaliação regulares para os pacientes, a fim de detectar precocemente a recuperação da microecologia vaginal e ajustar o plano terapêutico com base nos resultados desses exames. Para pacientes com alto risco de recorrência — como portadores de diabetes, gestantes e mulheres na pós-menopausa — deve-se fornecer orientação em saúde individualizada, incluindo ajustes nos hábitos de vida, manutenção da higiene limpa da região vulvar, fortalecimento da imunidade corporal e evitação de fatores desencadeantes da vaginite.
Além disso, a educação em saúde para pacientes é uma parte importante da prevenção de recorrências. A equipe médica precisa orientar os pacientes a adotarem conceitos corretos de saúde ginecológica, evitar a limpeza excessiva da vagina, que pode destruir o equilíbrio microecológico normal, e prestar atenção à higiene sexual para reduzir o risco de vaginites infecciosas. Para mulheres na pós-menopausa, pode ser indicada, sob orientação clínica e de acordo com as condições físicas individuais, uma terapia de reposição hormonal com estrogênio adequada, visando melhorar a resistência da mucosa vaginal e prevenir a ocorrência de vaginite atrófica.
Vantagens dos Equipamentos Avançados de Terapia Ginecológica na Prática Clínica
Segurança e Não Invasividade da Aplicação Clínica
Equipamento avançado de terapia a laser ginecológica com características de segurança e não invasividade, alinhado à tendência de desenvolvimento da medicina clínica moderna, que preconiza tratamentos minimamente invasivos. Tomando como exemplo o produto a laser 3R com potência de laser de 5 mW ± 20%, sua irradiação a laser de baixa potência (frio) não causa danos ao tecido mucoso vaginal, e a tensão da bateria é controlada entre 3,7 V e 4,2 V, garantindo assim a segurança da operação clínica. O equipamento foi projetado com funções operacionais humanizadas, tais como carregamento inteligente e controle remoto, facilitando sua utilização pela equipe médica na prática clínica e também tornando conveniente para os pacientes realizarem terapia complementar sob orientação clínica, melhorando a praticidade do tratamento clínico.
Eficácia baseada em evidências, respaldada por relatórios clínicos
O equipamento avançado de terapia ginecológica utilizado na prática clínica passou por estudos clínicos rigorosos e conta com um grande número de relatórios clínicos que apoiam sua eficácia terapêutica, o que constitui a base para sua ampla aplicação na prática clínica. Esses equipamentos obtiveram certificações internacionais de autoridade, como a certificação CE e o registro junto à FDA, além de terem sido aprovados no relatório de segurança a laser SGS 60825, o que comprova plenamente sua segurança e eficácia na aplicação clínica. No tratamento clínico da vaginite, o efeito terapêutico dos equipamentos de fisioterapia foi validado por um grande número de casos clínicos, podendo efetivamente melhorar a taxa clínica de cura da vaginite e reduzir sua taxa de recorrência, tornando-se assim uma parte importante do sistema clínico de diagnóstico e tratamento da vaginite.
Integração Multifuncional para Atender às Diversas Necessidades Clínicas
Equipamento moderno de terapia ginecológica clínica que permite a integração de múltiplas funções, tais como irradiação a laser, contração muscular por EMS, terapia com luz azul e massagem por vibração, capaz de atender às diversas necessidades clínicas de tratamento da vaginite e de seus sintomas associados. Por exemplo, os instrumentos ginecológicos e obstétricos a laser para aperto vaginal não só exercem uma ação anti-inflamatória e bacteriostática no tratamento da vaginite, mas também melhoram o relaxamento vaginal mediante a tecnologia de contração muscular por EMS e aliviam a prurido e a sensação de ardência por meio da luz azul e da massagem por vibração, possibilitando o tratamento abrangente dos sintomas ginecológicos. Esse projeto integrado multifuncional torna o equipamento mais prático na prática clínica, reduz o número de instrumentos terapêuticos utilizados pelos pacientes e melhora a eficiência do diagnóstico e tratamento clínicos.
Conclusão
O diagnóstico e tratamento eficientes da vaginite na prática clínica constituem um projeto sistemático que abrange todo o processo, desde a coleta de sintomas, passando pelo diagnóstico preciso até o tratamento direcionado e o acompanhamento pós-tratamento. A equipe médica precisa dominar processos clínicos padronizados de diagnóstico, combinando exames laboratoriais e diagnóstico diferencial para identificar com precisão o tipo e os fatores etiológicos da vaginite, bem como elaborar planos de tratamento científicos e individualizados para os pacientes. Com o avanço da tecnologia médica, a aplicação de equipamentos avançados de terapia física — representados pelas tecnologias a laser e EMS — na prática clínica trouxe nova vitalidade ao tratamento da vaginite, oferecendo opções terapêuticas mais seguras, eficazes e não invasivas para a prática clínica.
A integração da terapia medicamentosa direcionada e da fisioterapia avançada tornou-se a tendência de desenvolvimento no tratamento clínico da vaginite, podendo melhorar significativamente a eficiência do tratamento clínico e reduzir a taxa de recorrência da doença. Ao mesmo tempo, o acompanhamento padronizado pós-tratamento, a prevenção científica de recorrências e a educação em saúde do paciente são fundamentais para garantir o efeito terapêutico a longo prazo. Na prática clínica, a equipe médica deve acompanhar as inovações, aprender e aplicar ativamente novas tecnologias e equipamentos médicos e otimizar continuamente o protocolo diagnóstico e terapêutico da vaginite, a fim de oferecer aos pacientes serviços médicos clínicos de maior qualidade e melhorar efetivamente o nível clínico de tratamento das doenças ginecológicas. Os equipamentos avançados de terapia ginecológica com suporte de relatórios clínicos e certificação internacional continuarão desempenhando um papel importante no diagnóstico e tratamento clínicos da vaginite, contribuindo para a melhoria da saúde reprodutiva feminina.