Klinische Bedeutung einer effizienten Diagnose und Behandlung von Vaginitis
Vaginitis ist eine der häufigsten gynäkologischen Erkrankungen und betrifft Frauen aller Altersgruppen – von Jugendlichen bis hin zu postmenopausalen Frauen. Die hohe Inzidenz und Rezidivrate verursachen nicht nur körperliche Beschwerden wie Juckreiz, pathologischen Ausfluss und Beckenschmerzen, sondern können bei fehlender Behandlung auch schwerwiegendere gynäkologische Komplikationen wie eine Beckenentzündung oder eine Zervixerosion nach sich ziehen. In der klinischen Praxis stellen die effiziente Diagnose und eine gezielte Therapie der Vaginitis den Kern der gynäkologischen klinischen Arbeit dar; dies steht unmittelbar im Zusammenhang mit der Verbesserung der Lebensqualität der Patientinnen sowie der Prävention langfristiger Schädigungen des Fortpflanzungssystems. Für das klinische medizinische Personal ist die Beherrschung standardisierter diagnostischer Abläufe und wirksamer Therapiemethoden eine grundlegende Voraussetzung für die Durchführung gynäkologischer klinischer Arbeit und zugleich der Schlüssel zur Senkung der Rezidivrate der Vaginitis sowie zur Steigerung der klinischen Therapieeffektivität.
Die klinische Behandlung von Vaginitis beschränkt sich nicht mehr allein auf die traditionelle medikamentöse Therapie. Mit der Weiterentwicklung der medizinischen Technologie sind physikalische Therapiegeräte, die fortschrittliche Technologien wie Laser und EMS kombinieren, zu einem wichtigen ergänzenden Mittel in der klinischen Praxis geworden und bieten Patienten – insbesondere solchen mit rezidivierender Vaginitis oder mit Kontraindikationen für eine langfristige medikamentöse Therapie – sicherere und nicht-invasive Behandlungsoptionen. Die Integration moderner physikalischer Therapieverfahren in klinische Diagnose- und Behandlungsprotokolle kann die Effizienz der Vaginitis-Behandlung weiter steigern und den unterschiedlichen klinischen Anforderungen verschiedener Patienten gerecht werden.
Wichtige Schritte für eine effiziente klinische Diagnose der Vaginitis
Symptermerhebung und erste Einschätzung
Eine effiziente Diagnose der Vaginitis beginnt mit einer detaillierten Sympterfassung und einer umfassenden initialen klinischen Beurteilung. Das medizinische Personal muss die Patientinnen nach dem Zeitpunkt des Symptombeginns, den Merkmalen des vaginalen Ausflusses – einschließlich Farbe, Konsistenz und Geruch – sowie nach Begleitsymptomen wie Vulvapruritus, Brenngefühl und schmerzhaftem Wasserlassen befragen. Zudem sind die persönliche Krankengeschichte, die Menstruationsanamnese, die Reproduktionsanamnese sowie die jüngste Medikamenten- und Gesundheitsproduktanwendung zu erheben. Diese klinischen Informationen ermöglichen es dem medizinischen Personal, zunächst die mögliche Vaginitis-Form einzuschätzen – beispielsweise die bakterielle Vaginose mit grau-weißem, fischig riechendem Ausfluss, die Vulvovaginal-Kandidose mit käsiger, weißer Sekretion und starkem Juckreiz oder die Trichomonas-Vaginitis mit schaumigem, gelb-grünem Ausfluss – und legen damit eine solide Grundlage für die anschließende gezielte Untersuchung.
Labor- und Zusatzuntersuchungen
Eine genaue laborchemische Untersuchung ist die Grundlage für die Bestätigung der Art der Vaginitis und zur Vermeidung einer Fehldiagnose. Die routinemäßige Untersuchung der Vaginalsekretion ist die grundlegendste und notwendigste klinische Untersuchung, mit der sich durch mikroskopische Analyse eindeutig Krankheitserreger wie Bakterien, Pilze und Trichomonaden identifizieren lassen. Bei atypischen oder rezidivierenden Fällen von Vaginitis sind zusätzliche mikrobiologische Kulturen und Resistenztests erforderlich, um die spezifischen Erreger und deren Empfindlichkeit gegenüber Antibiotika zu bestimmen und so eine unspezifische Medikamentengabe aufgrund unklarer pathogener Faktoren zu vermeiden. Darüber hinaus kann bei Patientinnen mit Verdacht auf eine Zervixerosion oder andere zervikale Läsionen in Kombination mit Vaginitis eine gynäkologische Kolposkopie durchgeführt werden, um den Zustand des gesamten Genitaltrakts umfassend einzuschätzen und die Diagnostik vollständig abzusichern.
Differenzialdiagnose zur Ausschlussdiagnose von Komorbiditäten
Vaginitis wird häufig von anderen gynäkologischen Erkrankungen begleitet, weshalb die Differenzialdiagnose ein unverzichtbarer Schritt bei einer effizienten klinischen Diagnose ist. Das medizinische Personal muss Vaginitis von Vulvitis, Beckenentzündung, Endometriose und anderen Erkrankungen mit ähnlichen Symptomen abgrenzen und zudem auf das gleichzeitige Auftreten verschiedener Vaginitis-Formen achten. Bei Frauen nach der Menopause muss die durch verminderte Östrogenspiegel verursachte atrophische Vaginitis von der infektiösen Vaginitis unterschieden werden, da sich ihre Therapieprinzipien vollständig unterscheiden. Nur durch eine strenge Differenzialdiagnose können Fehldiagnosen und Nichtdiagnosen vermieden sowie der jeweils individuell am besten geeignete Therapieplan für die Patientin erstellt werden.
Wissenschaftliche Behandlungsprotokolle für Vaginitis in der klinischen Praxis
Zielgerichtete medikamentöse Therapie basierend auf den auslösenden Faktoren
Die medikamentöse Therapie ist nach wie vor die wichtigste klinische Behandlung der Vaginitis, wobei das zentrale Prinzip in einer gezielten Medikation entsprechend den nachgewiesenen pathogenen Mikroorganismen besteht. Bei der bakteriellen Vaginose sind orale oder topische antibakterielle Arzneimittel die Therapie der ersten Wahl, um das Übergewicht anaerober Bakterien zu hemmen und das Gleichgewicht der vaginalen Mikroökologie wiederherzustellen. Bei der Vulvovaginalmykose werden antimykotische Arzneimittel zur Eliminierung der Pilzinfektion eingesetzt; hierbei ist insbesondere auf die Dauer der Behandlung zu achten, um eine unvollständige Therapie und damit einhergehende Rezidive zu vermeiden. Bei der Trichomonaden-Vaginitis stehen orale antitrichomonale Arzneimittel im Vordergrund der Behandlung; zudem ist eine gleichzeitige Behandlung der Sexualpartner erforderlich, um eine Kreuzinfektion zu verhindern. In der klinischen Praxis müssen das medizinische Personal die geeignete Darreichungsform, Behandlungsdauer und Applikationsroute entsprechend Alter, Allgemeinzustand und Schweregrad der Erkrankung des Patienten auswählen sowie den Patienten bei der korrekten Anwendung der Arzneimittel anleiten, um die therapeutische Wirksamkeit sicherzustellen.
Anwendung der Physiotherapie in der klinischen Behandlung
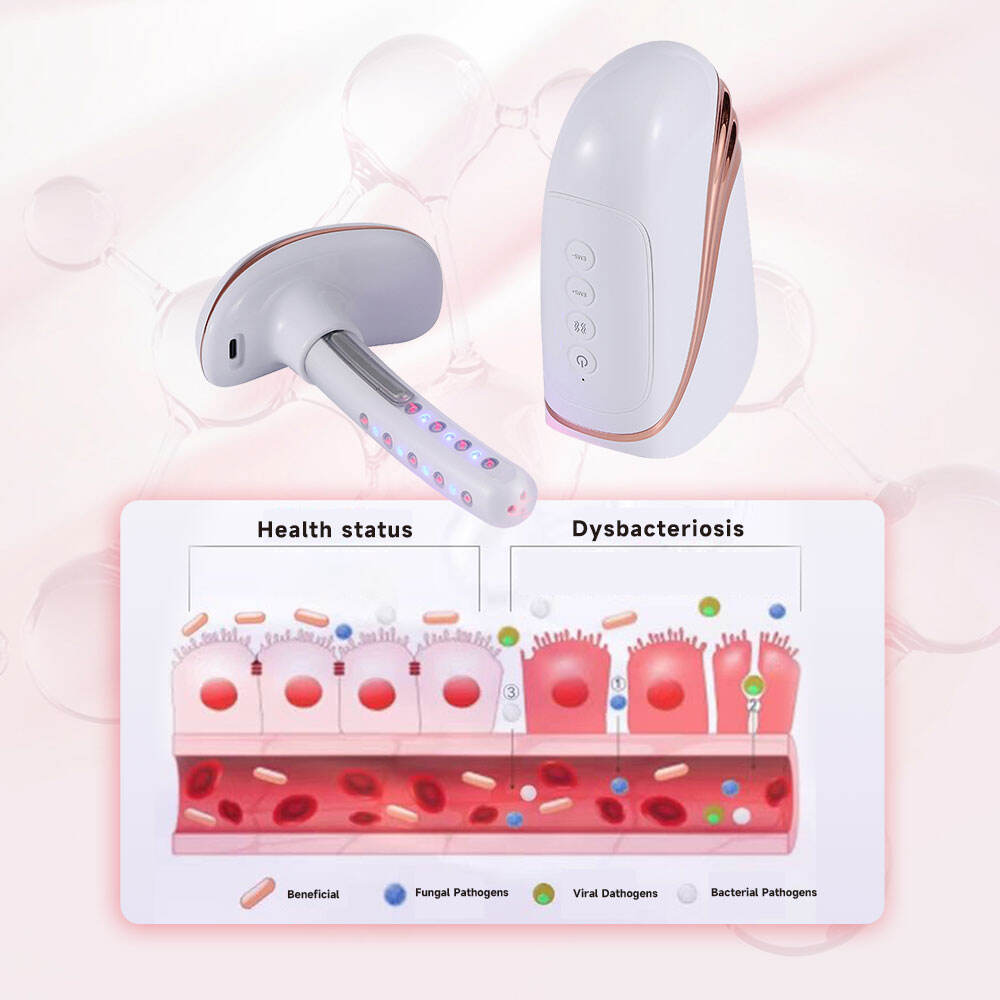
Mit der Innovation und Weiterentwicklung gynäkologischer medizinischer Geräte ist die Physiotherapie zu einer wichtigen ergänzenden Therapiemethode bei der Behandlung von Vaginitis in der klinischen Praxis geworden, insbesondere für Patientinnen mit rezidivierender Vaginitis, Medikamentenresistenz oder Nebenwirkungen durch Arzneimittel. Die Kombination aus Kaltem Laser und EMS-Muskelskontraktionstechnologie ist derzeit eine sichere und wirksame physiotherapeutische Methode, die in der klinischen Gynäkologie breit angewendet wird. Der Halbleiter-Kaltlaser mit einer Wellenlänge von 650 nm und niedriger Leistung kann das vaginale Schleimhautgewebe durchdringen und entzündungshemmend sowie abschwellend wirken, die Vermehrung krankheitserregender Mikroorganismen hemmen und die Regeneration geschädigter Schleimhautgewebe beschleunigen. Die EMS-Muskelskontraktionstechnologie kann effektiv die Spannung der Vaginalmuskulatur verbessern, die normale physiologische Struktur der Vagina wiederherstellen und die lokale Widerstandskraft des Körpers stärken, wodurch die Wahrscheinlichkeit eines Rezidivs der Vaginitis verringert wird.
Klinische physikalische Therapiegeräte für die Gynäkologie, wie z. B. Lasergeräte zur vaginalen Straffung sowie gynäkologische und geburtshilfliche Instrumente, sind durch ihre Merkmale der Nicht-Invasivität, einfachen Handhabung und guten therapeutischen Wirksamkeit gekennzeichnet und eignen sich daher für die klinische unterstützende Behandlung verschiedener Formen der Vaginitis – insbesondere bei Patientinnen mit Vaginitis in Kombination mit vaginaler Schlaffheit oder leichtem zervikalem Erosion.
Nachbehandlungs-Follow-up und Rezidivprävention
Eine effiziente klinische Behandlung der Vaginitis beschränkt sich nicht nur auf die akute Behandlungsphase, sondern umfasst zudem eine standardisierte Nachsorge und wissenschaftlich fundierte Maßnahmen zur Rezidivprophylaxe, die entscheidend für die Sicherstellung einer langfristigen therapeutischen Wirkung sind. Nach Abschluss der Behandlung müssen das medizinische Personal regelmäßige Kontrolluntersuchungen für die Patientinnen vereinbaren, um den Wiederherstellungsprozess der vaginalen Mikroökologie rechtzeitig zu erfassen und den Behandlungsplan entsprechend den Ergebnissen der Kontrolluntersuchung anzupassen. Bei Patientinnen mit einem hohen Rezidivrisiko – beispielsweise bei Diabetikerinnen, Schwangeren und postmenopausalen Frauen – ist eine individuelle Gesundheitsberatung bereitzustellen, die unter anderem die Anpassung der Lebensgewohnheiten, die Aufrechterhaltung einer sauberen Vulvahygiene, die Stärkung der körpereigenen Abwehrkräfte sowie die Vermeidung von Faktoren umfasst, die eine Vaginitis auslösen können.
Darüber hinaus ist die Gesundheitsaufklärung der Patientinnen ein wichtiger Bestandteil der Rezidivprävention. Das medizinische Personal muss die Patientinnen dabei unterstützen, korrekte gynäkologische Gesundheitsvorstellungen zu entwickeln, eine übermäßige Vaginalreinigung zu vermeiden, die das normale mikroökologische Gleichgewicht stört, und auf die Sexualhygiene zu achten, um das Risiko einer infektiösen Vaginitis zu senken. Bei postmenopausalen Frauen kann unter klinischer Anleitung je nach individuellem Gesundheitszustand eine geeignete Östrogenersatztherapie verordnet werden, um die Widerstandskraft der Vaginalschleimhaut zu verbessern und das Auftreten einer atrophischen Vaginitis zu verhindern.
Vorteile moderner gynäkologischer Therapiegeräte in der klinischen Praxis
Sicherheit und Nicht-Invasivität der klinischen Anwendung
Moderne gynäkologische Lasertherapiegeräte zeichnen sich durch Sicherheit und Nichtinvasivität aus, was mit dem aktuellen Entwicklungstrend der modernen klinischen Medizin im Sinne einer minimalinvasiven Behandlung übereinstimmt. Am Beispiel des 3R-Laserprodukts mit einer Laserleistung von 5 mW ± 20 % lässt sich veranschaulichen, dass die Low-Power-Kaltlaserbestrahlung kein Gewebeschaden am Vaginalschleimhautgewebe verursacht; zudem liegt die Batteriespannung im sicheren Bereich von 3,7–4,2 V, was die Sicherheit des klinischen Einsatzes gewährleistet. Das Gerät verfügt über benutzerfreundliche Bedienfunktionen wie intelligente Ladetechnik und Fernbedienung, wodurch es für medizinisches Personal in der klinischen Praxis einfach zu bedienen ist und zugleich für Patienten eine komfortable Durchführung einer begleitenden Therapie unter klinischer Anleitung ermöglicht – dies verbessert die Behandlungspraktikabilität in der Klinik.
Evidenzbasierte Wirksamkeit, gestützt durch klinische Berichte
Die fortschrittliche gynäkologische Therapieausrüstung, die in der klinischen Praxis eingesetzt wird, hat strenge klinische Studien durchlaufen und wird durch eine große Anzahl klinischer Berichte hinsichtlich ihrer therapeutischen Wirksamkeit belegt – dies bildet die Grundlage für ihre breite Anwendung in der klinischen Praxis. Diese Geräte haben internationale, maßgebliche Zertifizierungen wie die CE-Kennzeichnung und die FDA-Registrierung erhalten sowie den SGS-Bericht zur Laser-Sicherheit nach IEC 60825 bestanden, was ihre Sicherheit und Wirksamkeit in der klinischen Anwendung umfassend belegt. Bei der klinischen Behandlung von Vaginitis wurde die Heilwirkung physikalischer Therapiegeräte anhand einer Vielzahl klinischer Fälle verifiziert; sie können die klinische Heilungsrate bei Vaginitis wirksam verbessern und die Rezidivrate senken und sind damit zu einem wichtigen Bestandteil des klinischen Diagnose- und Therapiesystems bei Vaginitis geworden.
Multifunktionale Integration zur Erfüllung unterschiedlicher klinischer Anforderungen
Moderne klinische gynäkologische Therapiegeräte ermöglichen die Integration mehrerer Funktionen wie Laserbestrahlung, EMS-Muskelkontraktion, Blaulichttherapie und Vibrationsmassage, wodurch die vielfältigen klinischen Behandlungsanforderungen bei Vaginitis und deren Begleitsymptomen erfüllt werden können. So können beispielsweise vaginale Straffungslaser für Gynäkologie und Geburtshilfe nicht nur bei der Behandlung von Vaginitis entzündungshemmend und bakteriostatisch wirken, sondern auch mittels EMS-Muskelkontraktionstechnologie eine Vaginalrelaxation verbessern sowie Juckreiz und Brenngefühl durch Blaulicht- und Vibrationsmassage lindern – und somit eine umfassende Behandlung gynäkologischer Symptome realisieren. Dieses Design mit multifunktionaler Integration macht das Gerät in der klinischen Praxis praktischer, reduziert die Anzahl der von Patienten benötigten klinischen Behandlungsgeräte und steigert die Effizienz von Diagnose und Therapie.
Fazit
Eine effiziente Diagnose und Behandlung der Vaginitis in der klinischen Praxis ist ein systematisches Projekt, das den gesamten Prozess von der Sympterfassung über die präzise Diagnose bis hin zur zielgerichteten Therapie und der Nachsorge nach der Behandlung umfasst. Das medizinische Personal muss standardisierte klinische Diagnoseverfahren beherrschen, Laboruntersuchungen und Differenzialdiagnosen kombinieren, um Art und pathogene Faktoren der Vaginitis genau zu identifizieren, und wissenschaftlich fundierte sowie individuell abgestimmte Behandlungspläne für die Patientinnen zu erstellen. Mit der Weiterentwicklung der medizinischen Technologie hat die Anwendung fortschrittlicher physikalischer Therapiegeräte – repräsentiert durch Laser- und EMS-Technologie – in der klinischen Praxis neue Impulse für die Behandlung der Vaginitis gegeben und bietet der klinischen Praxis sicherere, wirksamere sowie nicht-invasive Behandlungsoptionen.
Die Kombination einer zielgerichteten medikamentösen Therapie mit einer fortschrittlichen physikalischen Therapie ist mittlerweile der Entwicklungstrend bei der klinischen Behandlung von Vaginitis, wodurch die klinische Behandlungseffizienz deutlich gesteigert und die Rezidivrate der Erkrankung gesenkt werden kann. Gleichzeitig stellen eine standardisierte Nachsorge nach der Behandlung, eine wissenschaftlich fundierte Rezidivprophylaxe sowie die Gesundheitsaufklärung der Patientinnen den Schlüssel zur Sicherstellung einer langfristigen therapeutischen Wirksamkeit dar. In der klinischen Praxis sollten das medizinische Personal stets am neuesten Stand bleiben, neue medizinische Technologien und Geräte aktiv erlernen und anwenden sowie den Diagnose- und Therapieplan für Vaginitis kontinuierlich optimieren, um den Patientinnen hochwertigere klinische medizinische Leistungen zu bieten und das klinische Behandlungsniveau gynäkologischer Erkrankungen wirksam zu verbessern. Moderne gynäkologische Therapiegeräte mit klinischer Berichtsunterstützung und internationaler Zertifizierung werden auch weiterhin eine wichtige Rolle bei der klinischen Diagnostik und Therapie der Vaginitis spielen und zur Verbesserung der reproduktiven Gesundheit von Frauen beitragen.
Inhaltsverzeichnis
- Klinische Bedeutung einer effizienten Diagnose und Behandlung von Vaginitis
- Wichtige Schritte für eine effiziente klinische Diagnose der Vaginitis
- Wissenschaftliche Behandlungsprotokolle für Vaginitis in der klinischen Praxis
- Vorteile moderner gynäkologischer Therapiegeräte in der klinischen Praxis
- Fazit