Significado clínico del diagnóstico y tratamiento eficaces de la vaginitis
La vaginitis es uno de los trastornos ginecológicos más comunes que afecta a mujeres de todos los grupos de edad, desde adolescentes hasta mujeres posmenopáusicas. Su alta incidencia y tasa de recurrencia no solo provocan molestias físicas como prurito, secreción anormal y dolor pélvico, sino que también pueden derivar en complicaciones ginecológicas más graves, como la enfermedad inflamatoria pélvica y la erosión cervical, si no se trata adecuadamente. En la práctica clínica, el diagnóstico eficaz y el tratamiento dirigido de la vaginitis constituyen el núcleo del trabajo clínico ginecológico, lo cual está directamente relacionado con la mejora de la calidad de vida de las pacientes y la prevención de daños a largo plazo en el sistema reproductor. Para el personal médico clínico, dominar los procesos diagnósticos estandarizados y los métodos terapéuticos eficaces es un requisito básico para desempeñar su labor clínica ginecológica, así como la clave para reducir la tasa de recurrencia de la vaginitis y mejorar la eficacia del tratamiento clínico.
El tratamiento clínico de la vaginitis ya no se limita a la terapia farmacológica tradicional. Con el desarrollo de la tecnología médica, los equipos de terapia física combinados con tecnologías avanzadas como el láser y la estimulación electromagnética (EMS) se han convertido en un medio auxiliar importante en la práctica clínica, ofreciendo opciones de tratamiento más seguras y no invasivas para los pacientes, especialmente aquellos con vaginitis recurrente o que no son candidatos al uso prolongado de fármacos. La integración de terapias físicas avanzadas en los protocolos clínicos de diagnóstico y tratamiento puede mejorar aún más la eficacia del tratamiento de la vaginitis y satisfacer las diversas necesidades clínicas de distintos pacientes.
Pasos clave para un diagnóstico clínico eficiente de la vaginitis
Recopilación de síntomas y evaluación inicial
El diagnóstico eficiente de la vaginitis comienza con la recopilación detallada de síntomas y una evaluación clínica inicial exhaustiva. El personal médico debe preguntar a las pacientes sobre el momento de aparición de los síntomas, las características de la secreción vaginal —incluyendo su color, textura y olor—, los síntomas asociados, como prurito vulvar, sensación de ardor y disuria, así como sus antecedentes médicos personales, historia menstrual, historia reproductiva y el uso reciente de medicamentos y productos para la salud. Esta información clínica permite al personal médico realizar, en una primera instancia, una valoración del posible tipo de vaginitis, por ejemplo: vaginosis bacteriana, caracterizada por una secreción grisácea con olor a pescado; candidiasis vulvovaginal, con secreción blanca tipo cuajada y prurito intenso; o vaginitis tricomonal, con secreción espumosa amarillo-verdosa, sentando así las bases sólidas para los estudios complementarios dirigidos posteriores.
Exámenes de laboratorio y complementarios
El examen de laboratorio preciso es el núcleo para confirmar el tipo de vaginitis y evitar un diagnóstico erróneo. El examen rutinario de secreciones vaginales es el análisis clínico más básico y necesario, que permite identificar claramente microorganismos patógenos, como bacterias, hongos y tricomonas, mediante examen microscópico. En algunos casos de vaginitis atípica o recurrente, se requieren cultivos microbianos adicionales y pruebas de sensibilidad a fármacos para determinar la bacteria patógena específica y su sensibilidad a los antibióticos, evitando así el uso empírico de medicamentos derivado de factores etiológicos poco claros. Además, la colposcopia ginecológica puede emplearse en pacientes con sospecha de erosión cervical u otras lesiones cervicales asociadas a vaginitis, con el fin de evaluar integralmente el estado del tracto reproductivo y garantizar la exhaustividad del diagnóstico.
Diagnóstico diferencial para descartar comorbilidades
La vaginitis suele ir acompañada de otras enfermedades ginecológicas, por lo que el diagnóstico diferencial es un paso indispensable para un diagnóstico clínico eficaz. El personal médico debe distinguir la vaginitis de la vulvitis, la enfermedad inflamatoria pélvica, la endometriosis y otras enfermedades con síntomas similares, y también prestar atención a la comorbilidad entre distintos tipos de vaginitis. En las mujeres posmenopáusicas, debe diferenciarse la vaginitis atrófica —causada por la disminución de los niveles de estrógenos— de la vaginitis infecciosa, ya que sus principios terapéuticos son completamente distintos. Solo mediante un diagnóstico diferencial riguroso se puede evitar el diagnóstico perdido y el diagnóstico erróneo, y elaborar el plan terapéutico individual más adecuado para cada paciente.
Protocolos terapéuticos científicos para la vaginitis en la práctica clínica
Tratamiento farmacológico dirigido según los factores etiológicos
La terapia farmacológica sigue siendo el tratamiento clínico principal para la vaginitis, y su principio fundamental consiste en la administración de medicamentos dirigidos según los microorganismos patógenos confirmados. En el caso de la vaginosis bacteriana, los antibióticos orales o tópicos constituyen la primera opción para inhibir el sobrecrecimiento de bacterias anaerobias y restablecer el equilibrio de la microecología vaginal. Para la candidiasis vulvovaginal, se emplean fármacos antifúngicos para eliminar las infecciones fúngicas, prestando especial atención a la duración del tratamiento con el fin de evitar una curación incompleta que pueda provocar recurrencias. En la vaginitis por tricomonas, el tratamiento principal consiste en fármacos anti-tricomonas por vía oral, y es necesario tratar simultáneamente a la pareja sexual para prevenir la infección cruzada. En la práctica clínica, el personal médico debe seleccionar la forma farmacéutica, la duración del tratamiento y la vía de administración adecuadas según la edad, el estado físico y la gravedad de la enfermedad del paciente, y orientar al paciente sobre la correcta utilización de los medicamentos para garantizar la eficacia terapéutica.
Aplicación de la fisioterapia en el tratamiento clínico
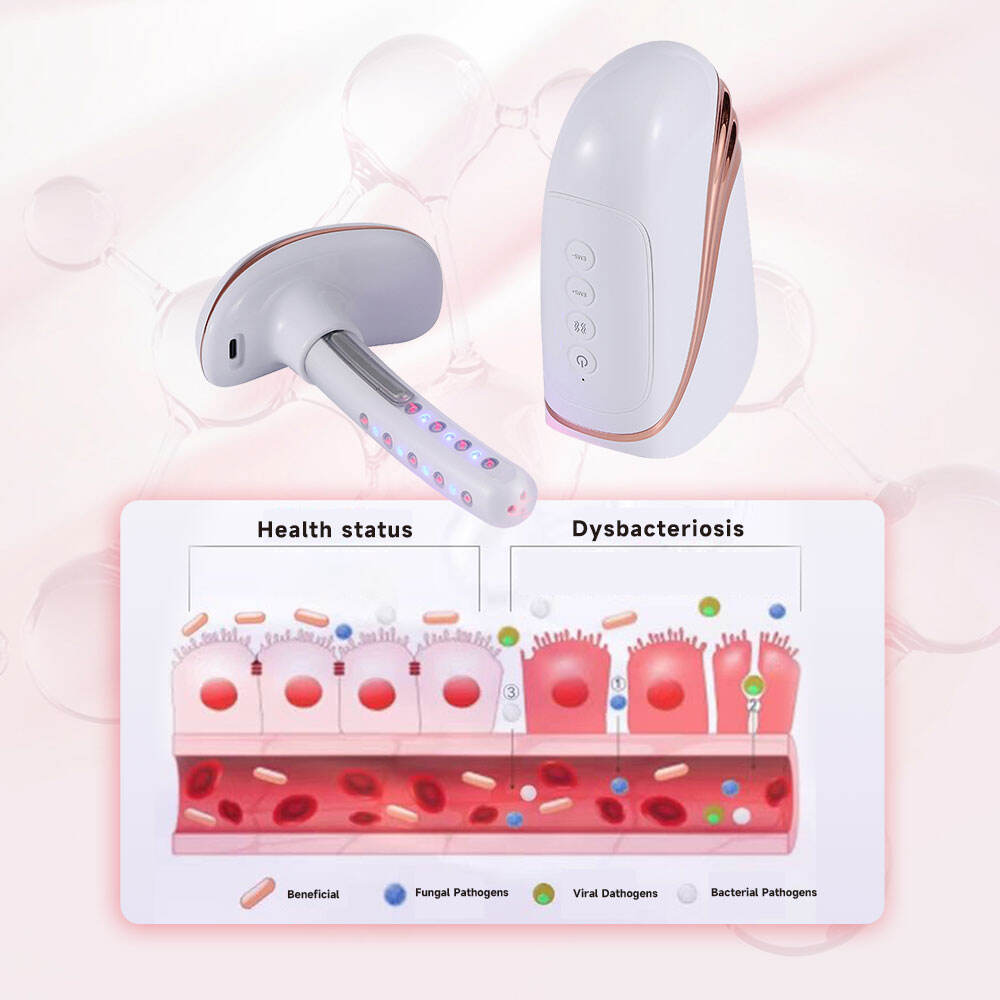
Con la innovación y el desarrollo del equipamiento médico ginecológico, la fisioterapia se ha convertido en un medio complementario importante para el tratamiento de la vaginitis en la práctica clínica, especialmente en pacientes con vaginitis recurrente, resistencia a los fármacos o reacciones adversas a estos. El láser frío combinado con la tecnología de contracción muscular EMS es un método de fisioterapia seguro y eficaz, ampliamente utilizado actualmente en ginecología clínica. El láser frío de semiconductor de 650 nm de baja potencia puede penetrar en el tejido mucoso vaginal, ejerciendo efectos antiinflamatorios y antiedematosos, inhibiendo la reproducción de microorganismos patógenos y acelerando la reparación del tejido mucoso dañado. La tecnología de contracción muscular EMS mejora eficazmente el tono de los músculos vaginales, restaura la estructura fisiológica normal de la vagina y potencia la resistencia local del organismo, reduciendo así la probabilidad de recurrencia de la vaginitis.
Equipos clínicos de fisioterapia para ginecología, como los láseres para el estrechamiento vaginal y los instrumentos ginecológicos y obstétricos, están diseñados con características de no invasividad, facilidad de manejo y buen efecto terapéutico, lo que los hace adecuados para el tratamiento auxiliar clínico de diversos tipos de vaginitis, especialmente en pacientes con vaginitis asociada a relajación vaginal o erosión cervical leve. La combinación de las funciones de luz azul y masaje por vibración del equipo puede potenciar aún más el efecto antiinflamatorio, aliviar el prurito vulvar y otras molestias, y mejorar la experiencia clínica del paciente durante el tratamiento. En la práctica clínica, la fisioterapia puede combinarse con la farmacoterapia para conformar un plan de tratamiento integral, lo que mejora significativamente la eficacia del tratamiento de la vaginitis y reduce su tasa de recurrencia.
Seguimiento posoperatorio y prevención de recurrencias
El tratamiento clínico eficaz de la vaginitis no se limita únicamente al período de tratamiento agudo, sino que también incluye un seguimiento estandarizado tras el tratamiento y medidas científicas de prevención de recurrencias, lo cual constituye la clave para garantizar un efecto terapéutico a largo plazo. Al finalizar el curso de tratamiento, el personal médico debe programar revisiones periódicas para las pacientes con el fin de detectar oportunamente la recuperación de la microecología vaginal y ajustar el plan terapéutico según los resultados de dichas revisiones. Para las pacientes con alto riesgo de recurrencia, como las personas con diabetes, las mujeres embarazadas y las mujeres posmenopáusicas, debe ofrecerse una orientación sanitaria individualizada, que incluya la modificación de los hábitos de vida, el mantenimiento de una higiene íntima adecuada, el fortalecimiento de la inmunidad general y la evitación de factores desencadenantes de la vaginitis.
Además, la educación sanitaria para los pacientes es una parte importante de la prevención de las recurrencias. El personal médico debe orientar a los pacientes para que adquieran conceptos correctos sobre la salud ginecológica, evitar la limpieza excesiva de la vagina, que altera el equilibrio microecológico normal, y prestar atención a la higiene sexual para reducir el riesgo de vaginitis infecciosa. En el caso de las mujeres posmenopáusicas, bajo orientación clínica y según su estado físico, se puede administrar una terapia sustitutiva adecuada con estrógenos para mejorar la resistencia de la mucosa vaginal y prevenir la aparición de vaginitis atrófica.
Ventajas del equipo avanzado de terapia ginecológica en la práctica clínica
Seguridad y carácter no invasivo de la aplicación clínica
El equipo avanzado de terapia láser ginecológica presenta características de seguridad y no invasividad, lo que se alinea con la tendencia actual de la medicina clínica moderna, que promueve tratamientos mínimamente invasivos. Tomando como ejemplo el producto láser 3R con una potencia láser de 5 mW ± 20 %, su irradiación láser fría de baja potencia no causa daño en el tejido mucoso vaginal, y el voltaje de la batería se controla entre 3,7 y 4,2 V, garantizando así la seguridad durante la operación clínica. El equipo incorpora funciones operativas humanizadas, como carga inteligente y control remoto, lo que facilita su uso por parte del personal médico en la práctica clínica y también permite a los pacientes realizar terapia complementaria bajo orientación clínica, mejorando la comodidad del tratamiento clínico.
Eficacia basada en la evidencia, respaldada por informes clínicos
El equipo avanzado de terapia ginecológica utilizado en la práctica clínica ha sido sometido a rigurosos estudios clínicos y cuenta con un gran número de informes clínicos que respaldan su eficacia terapéutica, lo cual constituye la base de su amplia aplicación en la práctica clínica. Estos equipos han obtenido certificaciones internacionales de reconocida autoridad, como la certificación CE y el registro ante la FDA, y han superado el informe de seguridad láser SGS 60825, lo que demuestra plenamente su seguridad y eficacia en la aplicación clínica. En el tratamiento clínico de la vaginitis, el efecto curativo de los equipos de fisioterapia ha sido validado mediante un elevado número de casos clínicos, pudiendo mejorar eficazmente la tasa clínica de curación de la vaginitis y reducir su tasa de recurrencia, convirtiéndose así en una parte fundamental del sistema clínico de diagnóstico y tratamiento de la vaginitis.
Integración multifuncional para satisfacer diversas necesidades clínicas
El equipo moderno de terapia ginecológica clínica permite la integración de múltiples funciones, como la irradiación con láser, la contracción muscular mediante estimulación electromagnética (EMS), la terapia con luz azul y el masaje por vibración, lo que permite satisfacer las diversas necesidades clínicas de tratamiento de la vaginitis y sus síntomas asociados. Por ejemplo, los instrumentos ginecológicos y obstétricos con láser para el estrechamiento vaginal no solo ejercen una acción antiinflamatoria y bacteriostática en el tratamiento de la vaginitis, sino que también mejoran la laxitud vaginal mediante la tecnología de contracción muscular EMS y alivian el prurito y la sensación de ardor mediante la luz azul y el masaje por vibración, logrando así un tratamiento integral de los síntomas ginecológicos. Este diseño de integración multifuncional hace que el equipo sea más práctico en la práctica clínica, reduce el número de instrumentos terapéuticos utilizados por los pacientes y mejora la eficiencia del diagnóstico y tratamiento clínicos.
Conclusión
El diagnóstico y tratamiento eficaces de la vaginitis en la práctica clínica constituyen un proyecto sistemático que abarca todo el proceso, desde la recogida de síntomas, el diagnóstico preciso hasta el tratamiento dirigido y el seguimiento pos-tratamiento. El personal médico debe dominar los procesos diagnósticos clínicos estandarizados, combinar los exámenes de laboratorio con el diagnóstico diferencial para identificar con precisión el tipo y los factores patógenos de la vaginitis, y elaborar planes de tratamiento científicos e individualizados para los pacientes. Con el avance de la tecnología médica, la aplicación de equipos avanzados de tratamiento físico —representados por la tecnología láser y la estimulación electromagnética (EMS)— en la práctica clínica ha aportado nueva vitalidad al tratamiento de la vaginitis, ofreciendo opciones terapéuticas más seguras, eficaces y no invasivas para la práctica clínica.
La integración de la terapia farmacológica dirigida y la fisioterapia avanzada se ha convertido en la tendencia de desarrollo del tratamiento clínico de la vaginitis, lo que puede mejorar significativamente la eficacia del tratamiento clínico y reducir la tasa de recurrencia de la enfermedad. Al mismo tiempo, el seguimiento estandarizado tras el tratamiento, la prevención científica de las recurrencias y la educación sanitaria del paciente son fundamentales para garantizar el efecto terapéutico a largo plazo. En la práctica clínica, el personal médico debe estar al día, aprender y aplicar activamente nuevas tecnologías y equipos médicos, y optimizar continuamente el protocolo diagnóstico y terapéutico de la vaginitis, con el fin de ofrecer a los pacientes servicios médicos clínicos de mayor calidad y mejorar eficazmente el nivel clínico de tratamiento de las enfermedades ginecológicas. Los equipos avanzados de terapia ginecológica respaldados por informes clínicos y certificaciones internacionales seguirán desempeñando un papel importante en el diagnóstico y tratamiento clínicos de la vaginitis, contribuyendo así a la mejora de la salud reproductiva femenina.
Índice
- Significado clínico del diagnóstico y tratamiento eficaces de la vaginitis
- Pasos clave para un diagnóstico clínico eficiente de la vaginitis
- Protocolos terapéuticos científicos para la vaginitis en la práctica clínica
- Ventajas del equipo avanzado de terapia ginecológica en la práctica clínica
- Conclusión