Etkin Vajinit Tanısı ve Tedavisinin Klinik Önemi
Vajinitis, ergenlik çağından menopoz sonrası dönemine kadar tüm yaş gruplarındaki kadınları etkileyen en yaygın jinekolojik bozukluklardan biridir. Yüksek insidansı ve tekrarlama oranı, hastalara kaşıntı, anormal akıntı ve pelvik ağrı gibi fiziksel rahatsızlıkların yanı sıra tedavi edilmediğinde pelvik inflamatuar hastalık ve servikal erozyon gibi daha ciddi jinekolojik komplikasyonlara da yol açabilir. Klinik uygulamada, vajinitisin etkili tanısı ve hedefe yönelik tedavisi, jinekolojik klinik çalışmanın temelini oluşturur; bu da doğrudan hastaların yaşam kalitesinin artırılması ve üreme sistemi üzerinde uzun vadeli hasarların önlenmesiyle ilişkilidir. Klinik sağlık personeli için standartlaştırılmış tanı süreçlerini ve etkili tedavi yöntemlerini bilmek, jinekolojik klinik çalışması yürütmek için temel gereksinimdir; aynı zamanda vajinitis tekrarlama oranını azaltmak ve klinik tedavi başarısını artırmak için de kilit öneme sahiptir.
Vajinitin klinik tedavisi artık geleneksel ilaç tedavisine sınırlı kalmamıştır. Tıbbi teknolojinin gelişmesiyle birlikte lazer ve EMS gibi ileri teknolojilerle birleştirilen fiziksel tedavi cihazları, klinik uygulamada önemli destekleyici yöntemler haline gelmiştir; bu da özellikle tekrarlayan vajiniti olan veya uzun süreli ilaç kullanımı için uygun olmayan hastalara daha güvenli ve invaziv olmayan tedavi seçenekleri sunmaktadır. İleri düzey fiziksel tedavi yöntemlerinin klinik tanı ve tedavi protokollerine entegre edilmesi, vajinit tedavisinin verimliliğini daha da artırabilir ve farklı hastaların çeşitli klinik ihtiyaçlarını karşılayabilir.
Vajinitin Etkin Klinik Tanısı İçin Temel Adımlar
Belirti Toplama ve Başlangıç Değerlendirmesi
Vajinitin etkili tanısı, ayrıntılı semptom toplama ve kapsamlı başlangıç klinik değerlendirmesiyle başlar. Tıbbi personel, hastalardan semptomların başlangıç zamanını, vajinal akıntının rengi, kıvamı ve kokusu gibi özelliklerini, vulvar kaşıntı, yanma hissi ve disüri gibi eşlik eden semptomları, ayrıca kişisel tıbbi geçmişi, adet öyküsü, üreme öyküsü ve son dönemde kullanılan ilaçlar ile sağlık ürünleri hakkında bilgi almalıdır. Bu klinik bilgiler, tıbbi personelin bakteriyel vajinoz (balık kokulu gri-beyaz akıntı ile karakterize), vulvovaginal kandidiyaz (yoğurt benzeri beyaz akıntı ve şiddetli kaşıntı ile karakterize) veya trikomonal vajinit (köpüklenen sarı-yeşil akıntı ile karakterize) gibi olası vajinit tiplerini ilk olarak değerlendirmesine yardımcı olur ve sonrasında yapılacak hedefe yönelik incelemeler için sağlam bir temel oluşturur.
Laboratuvar ve Yardımcı İncelemeler
Vajinitin türünün doğrulanması ve yanlış tanıların önlenmesi açısından doğru laboratuvar incelemesi temel unsurdur. Rutin vajinal sekresyon incelemesi, bakteri, mantar ve trikomonad gibi patojen mikroorganizmaları mikroskopik inceleme ile net bir şekilde belirleyebilen en temel ve gerekli klinik inceleme yöntemidir. Bazı atipik veya tekrarlayan vajinit olgularında, spesifik patojen bakterilerin ve antibiyotiklere duyarlılıklarının belirlenmesi amacıyla ileri mikrobiyal kültür ve ilaç duyarlılık testleri gerekmektedir; bu da patojen faktörlerin net olmaması nedeniyle gelişebilecek kör ilaç kullanımı riskini önler. Ayrıca, servikal erozyon ya da diğer servikal lezyonlarla birlikte vajiniti olan hastalarda jinekolojik kolposkopi yöntemi uygulanarak üreme sisteminin genel durumu kapsamlı şekilde değerlendirilir ve tanının bütüncül olması sağlanır.
Birlikte Olan Hastalıkların Ayırıcı Tanısı
Vajinit, genellikle diğer jinekolojik hastalıklarla birlikte görülür; bu nedenle etkili klinik tanıda ayırıcı tanı, kaçınılmaz bir adımdır. Tıbbi personel, vajiniti belirtileri benzer olan vulvit, pelvik inflamatuar hastalık, endometriyoz ve diğer hastalıklardan ayırt etmeli; ayrıca farklı tipteki vajinitlerin birlikte görülme durumuna da dikkat etmelidir. Menopoz sonrası kadınlar için, östrojen düzeylerindeki azalmaya bağlı olarak gelişen atrofik vajinit, enfeksiyöz vajinit’ten ayrılmalıdır; çünkü tedavi ilkeleri tamamen farklıdır. Sadece titiz bir ayırıcı tanı ile yanlış tanı ve kaçırılan tanılar önlenerek hastalar için en uygun bireyselleştirilmiş tedavi planı hazırlanabilir.
Klinik Uygulamada Vajinit İçin Bilimsel Tedavi Protokolleri
Patogen faktörlere dayalı hedefe yönelik ilaç tedavisi
İlaç tedavisi, vajinitisin hâlâ ana klinik tedavi yöntemidir ve temel ilkesi, doğrulanmış patojen mikroorganizmalara göre hedefe yönelik ilaç uygulamasıdır. Bakteriyel vajinoz için anaerob bakterilerin aşırı çoğalmasını baskılamak ve vaginal mikroekolojinin dengesini yeniden kurmak amacıyla oral ya da topikal antibakteriyel ilaçlar birinci tercihtir. Vulvovaginal kandidiyazis için mantar enfeksiyonlarını ortadan kaldırmak amacıyla antifungal ilaçlar kullanılır; tedavi süresine dikkat edilerek eksik tedavinin neden olduğu tekrarlamaların önlenmesi gerekir. Trichomonal vajinitis için oral antitrikomonadal ilaçlar ana tedavi yöntemidir ve çapraz enfeksiyonu önlemek amacıyla cinsel ortakların da eşzamanlı tedavisi gerekmektedir. Klinik uygulamada sağlık personeli, hastanın yaşı, fiziksel durumu ve hastalığın şiddeti göz önünde bulundurularak uygun doz formu, tedavi süresi ve uygulama yolunu seçmeli ve hastayı doğru ilaç kullanımı konusunda yönlendirerek tedavi etkisini sağlamalıdır.
Fiziksel Tedavinin Klinik Tedavide Uygulanması
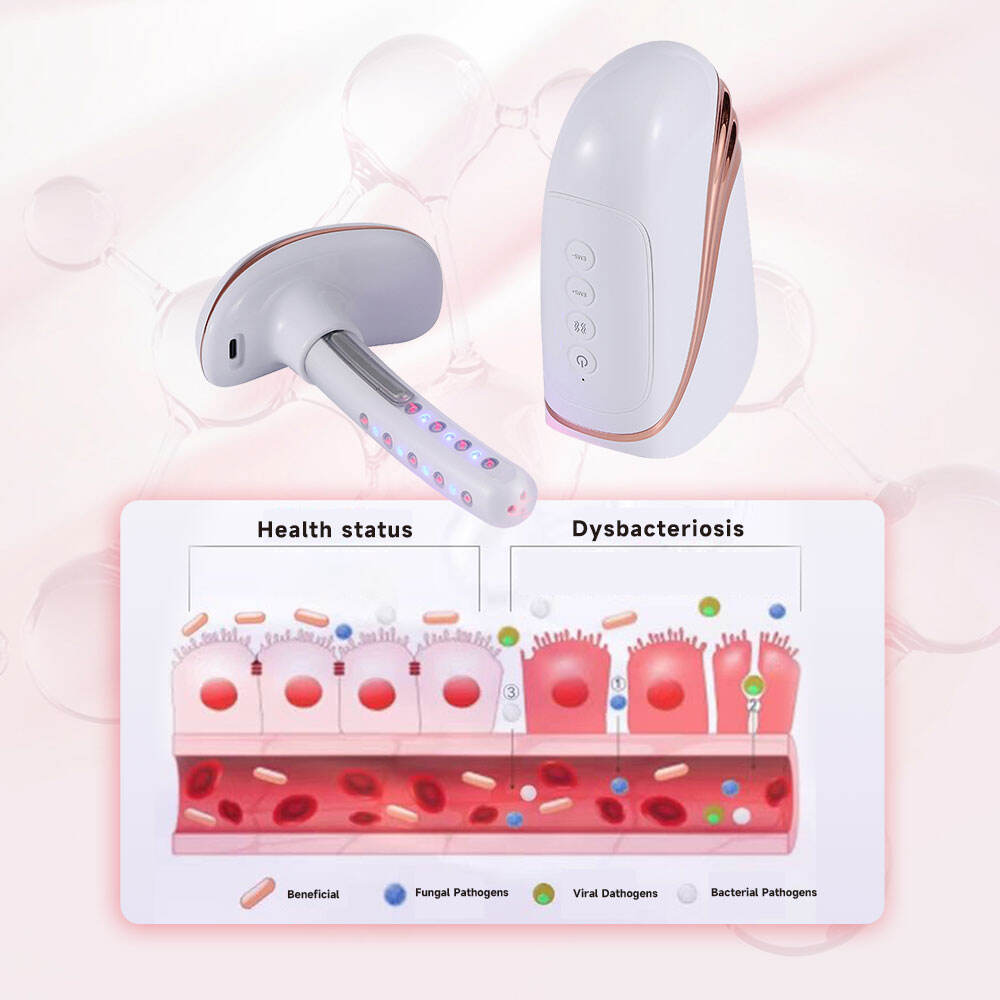
Jinekolojik tıbbi ekipmanların yenilikçi gelişimiyle birlikte fiziksel tedavi, klinik uygulamada vajinit tedavisinin önemli tamamlayıcı yöntemlerinden biri haline gelmiştir; özellikle tekrarlayan vajinit hastaları, ilaç direnci olanlar ya da ilaçlara karşı advers reaksiyon gösteren hastalar için. Soğuk lazer ile EMS kas kasılması teknolojisinin birleşimi, günümüzde klinik jinekolojide yaygın olarak kullanılan güvenli ve etkili bir fiziksel tedavi yöntemidir. Düşük güçteki 650 nm yarı iletken soğuk lazer, vajinal mukozal dokuya nüfuz edebilir, anti-inflamatuar ve ödem azaltıcı etki gösterir, patojen mikroorganizmaların çoğalmasını baskılar ve hasar görmüş mukozal dokunun onarımını hızlandırır. EMS kas kasılması teknolojisi ise vajinal kas gerginliğini etkili bir şekilde artırarak vajinanın normal fizyolojik yapısını geri kazandırır ve vücudun lokal direncini artırarak vajinitin tekrarlama olasılığını azaltır.
Vajinal sıkılaştırma lazeri gibi jinekoloji ve doğum bilimi cihazları da dahil olmak üzere jinekolojide kullanılan klinik fizik tedavi ekipmanları, invaziv olmama, kullanımı kolaylık ve iyi tedavi etkisi gibi özelliklerle tasarlanmıştır; bu nedenle çeşitli türde vajinitlerin klinik destek tedavisinde, özellikle vajinal gevşeklik veya hafif servikal erozyon ile birlikte vajinit tanısı konulan hastalarda kullanıma uygundur. Cihazda bulunan mavi ışık ve titreşimli masaj fonksiyonlarının bir araya gelmesi, anti-inflamatuar etkiyi daha da artırır, vulvar kaşıntı ve diğer rahatsızlıkları hafifletir ve hastanın klinik tedavi deneyimini iyileştirir. Klinik uygulamada fizik tedavi, ilaç tedavisiyle birlikte uygulanarak kapsamlı bir tedavi planı oluşturulabilir; bu yaklaşım, vajinit tedavisinin etkinliğini önemli ölçüde artırır ve tekrarlama oranını azaltır.
Tedavi Sonrası Takip ve Tekrarlamayı Önleme
Vajinitisin etkili klinik tedavisi, sadece akut tedavi dönemine sınırlı kalmaz; aynı zamanda standartlaştırılmış post-tedavi takibi ve bilimsel tekrarlanma önleme önlemlerini de kapsar; bu da uzun vadeli tedavi etkisini sağlamak için anahtardır. Tedavi süreci tamamlandıktan sonra, sağlık personeli hastalar için düzenli tekrar muayeneleri planlamalıdır; böylece vajinal mikroekolojinin iyileşmesi zamanında tespit edilebilir ve tekrar muayene sonuçlarına göre tedavi planı uygun şekilde ayarlanabilir. Diyabetik hastalar, hamile kadınlar ve menopoz sonrası kadınlar gibi tekrarlama riski yüksek olan hastalara bireyselleştirilmiş sağlık rehberliği sağlanmalıdır; bu rehberlik, yaşam alışkanlıklarının düzenlenmesini, vulva bölgesinin temiz ve hijyenik tutulmasını, fiziksel bağışıklığın güçlendirilmesini ve vajinitise neden olabilecek faktörlerden kaçınmayı içermelidir.
Ayrıca, hastalara yönelik sağlık eğitimi tekrarlanma önleminin önemli bir parçasıdır. Sağlık personeli, hastaların doğru jinekolojik sağlık kavramlarını oluşturmasına rehberlik etmeli; vajinanın aşırı temizlenmesini, normal mikroekolojik dengenin bozulmasına neden olan bir uygulamayı önlemeli ve enfeksiyöz vajinit riskini azaltmak için cinsel hijyene dikkat etmelerini sağlamalıdır. Menopoz sonrası dönem kadınlarda, klinik değerlendirme doğrultusunda bireysel fiziksel duruma göre uygun östrojen yerine getirme tedavisi uygulanarak vajinal mukozanın direnci artırılabilir ve atrofik vajinit gelişimi önlenebilir.
Gelişmiş Jinekolojik Tedavi Ekipmanlarının Klinik Uygulamadaki Avantajları
Klinik Uygulamada Güvenilirlik ve İnvaziv Olmama Özelliği
Gelişmiş jinekolojik lazer tedavi ekipmanı, güvenli ve invaziv olmayan özelliklere sahiptir; bu da modern klinik tıpta minimal invaziv tedaviyi savunan gelişim eğilimiyle uyumludur. 5 mW±%20 lazer gücüne sahip 3R lazer ürünü örneği alınarak değerlendirildiğinde, düşük güçte soğuk lazer ışınlanması vajinal mukozal doku hasarına neden olmaz ve pil gerilimi 3,7-4,2 V aralığında tutularak klinik uygulamanın güvenliği sağlanır. Ekipman, akıllı şarj ve uzaktan kumanda gibi kullanıcı dostu işlevlerle tasarlanmıştır; bu da sağlık personelinin klinik uygulamada kullanımını kolaylaştırırken, hastaların klinik rehberliğinde tamamlayıcı tedavi uygulamasını da kolaylaştırır ve böylece klinik tedavinin ulaşılabilirliğini artırır.
Klinik Raporlarla Desteklenen Kanıta Dayalı Etkinlik
Klinik uygulamada kullanılan ileri düzey jinekolojik tedavi ekipmanları, titiz klinik çalışmalarla test edilmiş ve tedavi etkinliğini destekleyen çok sayıda klinik rapora sahiptir; bu da bu ekipmanların klinik uygulamada yaygın olarak kullanılmasının temelidir. Bu ekipmanlar, CE sertifikasyonu ve FDA kaydı gibi uluslararası otoriter sertifikaları almıştır ve SGS 60825 lazer güvenlik raporunu başarıyla geçmiştir; bu durum, klinik uygulamadaki güvenilirliklerini ve etkinliklerini tam olarak kanıtlamaktadır. Vajinit tedavisinde fiziksel tedavi ekipmanlarının tedavi etkisi, çok sayıda klinik vaka ile doğrulanmıştır; bu ekipmanlar, vajinitin klinik iyileşme oranını etkili bir şekilde artırabilir ve tekrarlama oranını düşürebilir; dolayısıyla vajinit tanısı ve tedavi sisteminin önemli bir parçası haline gelmiştir.
Çeşitli Klinik İhtiyaçları Karşılamak İçin Çok İşlevli Entegrasyon
Modern klinik jinekolojik tedavi ekipmanı, lazer ışınımı, EMS kas kasılması, mavi ışık tedavisi ve titreşimli masaj gibi çoklu fonksiyonların entegrasyonunu sağlar; bu da vajinit ve birlikte görülen semptomlarının çeşitli klinik tedavi ihtiyaçlarını karşılayabilir. Örneğin, vajinal sıkılaştırma lazeri jinekoloji ve doğum ekipmanları, vajinit tedavisinde anti-inflamatuar ve bakteriostatik etki göstermenin yanı sıra, EMS kas kasılması teknolojisiyle vajinal gevşemeyi iyileştirebilir ve mavi ışık ile titreşimli masaj sayesinde kaşıntı ve yanma hissini hafifletebilir; böylece jinekolojik semptomların kapsamlı tedavisini gerçekleştirebilir. Bu çok işlevli entegrasyon tasarımı, ekipmanın klinik uygulamada daha pratik olmasını sağlar; hastalar tarafından kullanılan klinik tedavi ekipmanlarının sayısını azaltabilir ve klinik tanı ve tedavi verimliliğini artırabilir.
Sonuç
Vajinitisin klinik uygulamada etkili tanısı ve tedavisi, semptom toplama, doğru tanı koyma, hedefe yönelik tedavi ve tedavi sonrası takip süreçlerini kapsayan bütüncül bir sistem projesidir. Tıbbi personel, standartlaştırılmış klinik tanı süreçlerini bilmeli; laboratuvar incelemelerini ve ayırıcı tanıyı birleştirerek vajinitisin türünü ve patojenik faktörlerini doğru şekilde belirlemeli; hastalar için bilimsel ve bireyselleştirilmiş tedavi planları hazırlamalıdır. Tıp teknolojisinin gelişmesiyle birlikte, lazer ve EMS teknolojisi gibi ileri fiziksel tedavi ekipmanlarının klinik uygulamadaki kullanımı, vajinitis tedavisine yeni bir canlılık kazandırmış; klinik uygulamaya daha güvenli, etkili ve invaziv olmayan tedavi seçenekleri sunmuştur.
Hedefe yönelik ilaç tedavisinin ve gelişmiş fiziksel tedavinin entegrasyonu, vajinitin klinik tedavisinin geliştirilmesi yönünde bir trend haline gelmiştir; bu yaklaşım klinik tedavi verimliliğini önemli ölçüde artırabilir ve hastalığın tekrarlama oranını azaltabilir. Aynı zamanda standartlaştırılmış post-tedavi takibi, bilimsel tekrarlama önleme stratejileri ve hasta sağlık eğitimi, uzun vadeli tedavi etkisini sağlamak için kritik unsurlardır. Klinik uygulamada sağlık personeli, zamanın gereksinimlerine ayak uydurmalı, yeni tıbbi teknolojileri ve cihazları aktif olarak öğrenmeli ve uygulamalı; vajinit tanısı ve tedavisi protokollerini sürekli olarak optimize ederek hastalara daha yüksek kaliteli klinik tıp hizmetleri sunmalı ve jinekolojik hastalıkların klinik tedavi düzeyini etkili bir şekilde geliştirmelidir. Klinik rapor desteği ve uluslararası sertifikasyonu bulunan gelişmiş jinekolojik tedavi ekipmanları, vajinitin klinik tanısı ve tedavisinde önemli bir rol oynamaya devam edecek ve kadınların üreme sağlığına katkıda bulunacaktır.