Klinický význam účinné diagnózy a léčby vaginitidy
Vaginitida je jednou z nejčastějších gynekologických poruch, která postihuje ženy všech věkových kategorií – od dospívajících až po ženy v postmenopauzálním období. Vysoká incidence a četnost recidiv této nemoci pacientkám nejen způsobuje fyzické nepohodlí, jako je svědění, abnormální vaginální výtok a bolest v pánevní oblasti, ale může také vést k vážnějším gynekologickým komplikacím, například k zánětu pánve nebo erozi děložního čípku, pokud není léčena. V klinické praxi představují účinná diagnostika a cílená léčba vaginitidy jádro gynekologické klinické práce, což je přímo spojeno s vylepšením kvality života pacientek a prevencí dlouhodobého poškození reprodukčního systému. Pro klinický zdravotnický personál je ovládnutí standardizovaných diagnostických postupů a účinných léčebných metod základním požadavkem pro vykonávání gynekologické klinické práce a zároveň klíčovým faktorem snižujícím míru recidiv vaginitidy a zvyšujícím účinnost klinické léčby.
Klinická léčba vaginitidy již není omezena pouze na tradiční lékovou terapii. S rozvojem lékařské technologie se zařízení pro fyzikální léčbu v kombinaci s pokročilými technologiemi, jako jsou laser a EMS, stala důležitým pomocným prostředkem v klinické praxi a poskytuje pacientům bezpečnější a neinvazivnější možnosti léčby, zejména těm, kteří trpí recidivující vaginitidou nebo u nich není vhodná dlouhodobá léková léčba. Začlenění pokročilé fyzikální léčby do klinických diagnostických a léčebných postupů může dále zvýšit účinnost léčby vaginitidy a uspokojit různorodé klinické potřeby jednotlivých pacientů.
Klíčové kroky pro efektivní klinickou diagnózu vaginitidy
Shromažďování příznaků a počáteční hodnocení
Efektivní diagnostika vaginitidy začíná podrobným shromažďováním příznaků a komplexním počátečním klinickým vyšetřením. Zdravotní personál musí pacientky dotázat na čas vzniku příznaků, charakteristiky vaginálního výtoků včetně barvy, konzistence a zápachu, doprovodných příznaků, jako je svědění vulvy, pálení a bolestivé močení, stejně jako na osobní zdravotní anamnézu, menstruační anamnézu, reprodukční anamnézu a nedávné užívání léků a zdravotnických výrobků. Tyto klinické informace mohou zdravotnímu personálu pomoci při počátečním posouzení pravděpodobného typu vaginitidy, například bakteriální vaginózy charakterizované šedobílým výtokem s rybím zápachem, vulvovaginální kandidózy s tvarohovitým bílým výtokem a intenzivním svěděním nebo trichomonádní vaginitidy s pěnivým žlutozeleným výtokem, čímž se položí pevný základ pro následné cílené vyšetření.
Laboratorní a pomocná vyšetření
Přesné laboratorní vyšetření je základem potvrzení typu vaginitidy a předcházení chybné diagnóze. Rutinní vyšetření vaginálních sekretů je nejzákladnější a nezbytnou klinickou vyšetřovací metodou, která umožňuje mikroskopickým vyšetřením jednoznačně identifikovat patogenní mikroorganismy, jako jsou bakterie, plísně a trihomonady. U některých atypických nebo rekurentních případů vaginitidy je nutné provést další mikrobiologickou kulturu a test citlivosti na antibiotika, aby byly určeny konkrétní patogenní bakterie a jejich citlivost vůči antibiotikům, čímž se zabrání neopodstatněnému podávání léků způsobenému nejasnými patogenními faktory. Kromě toho lze u pacientek s podezřením na erozi děložního čípku nebo jiné léze děložního čípku v kombinaci s vaginitidou použít gynekologickou kolposkopii k komplexnímu posouzení stavu pohlavního traktu a zajistit tak komplexnost diagnózy.
Diferenciální diagnóza za účelem vyloučení komorbidit
Vaginitida je často doprovázena jinými gynekologickými onemocněními, a proto je diferenciální diagnóza nezbytným krokem pro účinnou klinickou diagnózu. Zdravotnický personál musí vaginitidu odlišit od vulvitidy, zánětlivého onemocnění pánve, endometriózy a dalších onemocnění se podobnými příznaky; zároveň je třeba věnovat pozornost současnému výskytu různých typů vaginitidy. U žen po menopauze je třeba atrofickou vaginitidu způsobenou snížením hladiny estrogenů odlišit od infekční vaginitidy, neboť jejich léčebné principy jsou zcela odlišné. Pouze důkladná diferenciální diagnóza umožňuje vyhnout se vynechání diagnózy či chybné diagnóze a sestavit pro pacientku nejvhodnější individuální léčebný plán.
Vědecky zdůvodněné léčebné protokoly pro vaginitidu v klinické praxi
Cílená léková terapie na základě patogenních faktorů
Léková terapie je stále hlavní klinickou léčbou vaginitidy a jejím základním principem je cílené podávání léků podle potvrzených patogenních mikroorganismů. U bakteriální vaginózy jsou první volbou ústní nebo lokální antibakteriální léky, které potlačují nadměrný růst anaerobních bakterií a obnovují rovnováhu vaginálního mikroekosystému. U vulvovaginální kandidózy se používají antifungální léky k eliminaci houbových infekcí; je třeba dbát na dodržení celé léčebné doby, aby nedošlo kvůli nedokončené léčbě k recidivě. U trichomonádové vaginitidy je hlavní léčbou ústní protitrichomonádní léky a současně je nutné léčit i sexuálního partnera, aby se předešlo křížové infekci. V klinické praxi musí zdravotnický personál vybrat vhodnou lékovou formu, délku léčby a způsob podání podle věku pacientky, jejího fyzického stavu a závažnosti onemocnění a pacientku správně instruovat v používání léků, aby byl zajištěn terapeutický účinek.
Aplikace fyzioterapie v klinické léčbě
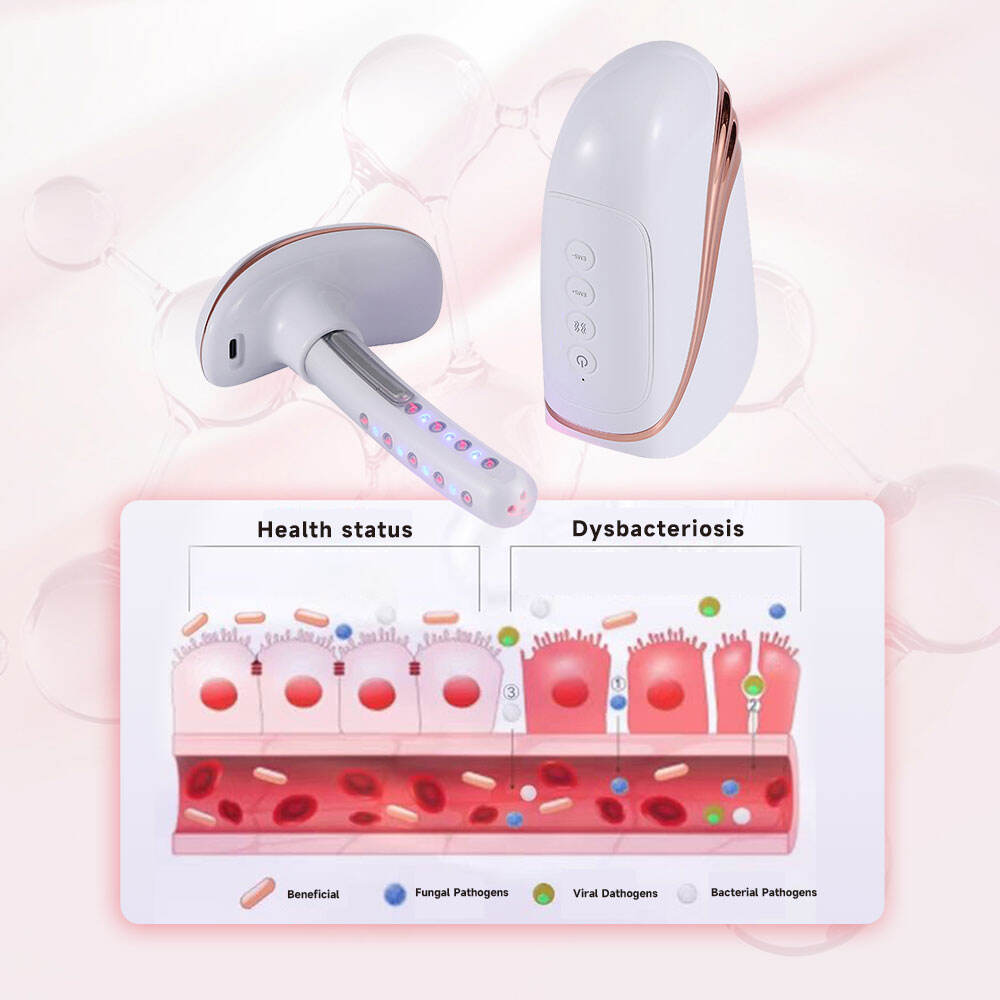
S inovací a rozvojem gynekologického lékařského vybavení se fyzioterapie stala důležitým doplňkovým prostředkem léčby vaginitidy v klinické praxi, zejména u pacientek s recidivující vaginitidou, rezistencí na léky nebo nežádoucími účinky léků. Chladné laserové ozařování v kombinaci s technologií EMS (elektrická stimulace svalů) je v současné době bezpečnou a účinnou metodou fyzioterapie široce používanou v klinické gynekologii. Polovodičový chladný laser o vlnové délce 650 nm a nízkého výkonu proniká do pochvy slizniční tkáně, působí protizánětlivě a snižuje otoky, potlačuje rozmnožování patogenních mikroorganismů a urychluje regeneraci poškozené slizniční tkáně. Technologie EMS může účinně zlepšit napětí poševních svalů, obnovit normální fyziologickou strukturu pochvy a posílit lokální odolnost organismu, čímž se snižuje pravděpodobnost recidivy vaginitidy.
Klinické fyzikální terapeutické zařízení pro gynekologii, například laserové gynekologické a porodnické přístroje pro stahování poševních svalů, je navrženo s vlastnostmi neinvazivnosti, snadné obsluhy a dobrého léčebného účinku; je vhodné pro klinickou podporu léčby různých typů vaginitid, zejména u pacientek s vaginitidou kombinovanou s poševním uvolněním nebo mírnou erozí děložního čípku. Kombinace modrého světla a vibračního masážního režimu v tomto zařízení dále posiluje protizánětlivý účinek, ulehčuje svědění vulvy a další nepohodlí a zlepšuje celkovou léčebnou zkušenost pacientky. V klinické praxi lze fyzikální terapii kombinovat s lékovou terapií za účelem vytvoření komplexního léčebného plánu, který výrazně zvyšuje účinnost léčby vaginitid a snižuje její rekurenci.
Následná péče po léčbě a prevence rekurence
Účinná klinická léčba vaginitidy není omezena pouze na období akutní léčby, ale zahrnuje také standardizované následné vyšetření po ukončení léčby a vědecky podložená opatření k prevenci recidiv, což je klíčové pro zajištění dlouhodobého léčebného účinku. Po ukončení léčebného režimu musí zdravotnický personál pacientkám naplánovat pravidelné opakované vyšetření, aby včas zjistil obnovu vaginální mikroekologie a na základě výsledků opakovaného vyšetření upravil léčebný plán. U pacientek s vysokým rizikem recidivy – například u diabetiček, těhotných žen a žen v postmenopauzálním období – je nutné poskytnout individuální zdravotní poradenství, včetně úpravy životního stylu, udržování čistoty a hygieny vulvy, posílení imunitního systému a vyhýbání se faktorům, které mohou vyvolat vaginitidu.
Kromě toho je zdravotní výchova pacientek důležitou součástí prevence recidivy. Zdravotnický personál musí pacientky vést k utváření správných představ o gynekologickém zdraví, vyvarovat se nadměrného čištění pochvy, které narušuje normální mikroekologickou rovnováhu, a dbát na sexuální hygienu za účelem snížení rizika infekční vaginitidy. U žen v postmenopauzálním období lze pod klinickým dohledem podle fyzického stavu poskytnout vhodnou hormonální náhradní léčbu estrogeny, aby se zlepšila odolnost pochvy a zabránilo se vzniku atrofické vaginitidy.
Výhody pokročilého gynekologického lékařského vybavení v klinické praxi
Bezpečnost a neinvazivita klinického použití
Pokročilé zařízení pro gynekologickou laserovou terapii se vyznačuje bezpečností a neinvazivitou, což odpovídá současnému vývojovému trendu moderní klinické medicíny, která preferuje minimálně invazivní léčebné metody. Například laserový produkt řady 3R s výkonem laseru 5 mW ±20 % využívá nízkovýkonové chladné laserové ozáření, které nepoškozuje slizniční tkáň pochvy; napětí baterie je navíc omezeno na rozsah 3,7–4,2 V, čímž se zajišťuje bezpečnost klinického provozu. Zařízení je vybaveno lidsky přizpůsobenými provozními funkcemi, jako je inteligentní nabíjení a dálkové ovládání, což usnadňuje lékařskému personálu jeho použití v klinické praxi a zároveň umožňuje pacientkám provádět pod klinickým dohledem doplňkovou terapii, čímž se zvyšuje pohodlnost klinické léčby.
Účinnost podložená důkazy a podporovaná klinickými zprávami
Pokročilé gynekologické terapeutické zařízení používané v klinické praxi prošlo důkladnými klinickými studiemi a je podporováno velkým množstvím klinických zpráv, které potvrzují jeho terapeutickou účinnost – to je základem jeho širokého uplatnění v klinické praxi. Tato zařízení získala mezinárodní autoritativní certifikace, jako je např. certifikace CE a registrace u FDA, a také splnila zprávu SGS č. 60825 o bezpečnosti laserů, což plně potvrzuje jejich bezpečnost a účinnost v klinickém použití. V klinické léčbě vaginitidy byl léčebný účinek fyzikálního terapeutického zařízení ověřen velkým počtem klinických případů; zařízení efektivně zvyšují klinickou vyléčitelnost vaginitidy a snižují míru recidiv, čímž se staly důležitou součástí klinického diagnostického a léčebného systému pro vaginitidu.
Multifunkční integrace pro uspokojení různorodých klinických potřeb
Moderní klinické gynekologické terapeutické zařízení umožňuje integraci několika funkcí, jako jsou laserové ozáření, EMS stimulace svalových kontrakcí, modré světlo a vibrační masáž, čímž lze uspokojit rozmanité klinické léčebné potřeby při vaginitidě a jejích kombinovaných příznacích. Například gynekologická a porodnická zařízení pro laserové stahování poševního kanálu nejenže vykazují protizánětlivý a bakteriostatický účinek při léčbě vaginitidy, ale také zlepšují uvolnění poševního kanálu pomocí technologie EMS stimulace svalových kontrakcí a zmírňují svědění a pálení pomocí modrého světla a vibrační masáže, čímž umožňují komplexní léčbu gynekologických příznaků. Tento návrh s integrovanými vícefunkčními prvky činí zařízení v klinické praxi praktičtějším, snižuje počet zařízení používaných pacienty při klinické léčbě a zvyšuje efektivitu klinické diagnostiky a léčby.
Závěr
Efektivní diagnostika a léčba vaginitidy v klinické praxi je systémový projekt, který zahrnuje celý proces od shromažďování příznaků, přes přesnou diagnózu až po cílenou léčbu a následnou kontrolu po léčbě. Zdravotnický personál musí ovládat standardizované klinické diagnostické postupy, kombinovat laboratorní vyšetření a diferenciální diagnózu, aby přesně určil typ vaginitidy a její patogenní faktory, a na základě toho sestavil vědecky podložené a individualizované léčebné plány pro pacientky. S rozvojem lékařské technologie přineslo do klinické praxe využití pokročilých zařízení pro fyzikální léčbu, jako jsou například laserové systémy a technologie EMS, nový impuls do léčby vaginitidy a poskytlo klinické praxi více bezpečných, účinných a neinvazivních léčebných možností.
Integrace cílené lékové terapie a pokročilé fyzioterapie se stala vývojovým trendem klinické léčby vaginitidy, což může výrazně zvýšit účinnost klinické léčby a snížit míru recidiv onemocnění. Současně jsou standardizované následné kontroly po léčbě, vědecky podložená prevence recidiv a zdravotní vzdělávání pacientek klíčovými faktory zajištění dlouhodobého léčebného účinku. V klinické praxi by lékařský personál měl sledovat současné trendy, aktivně se učit a uplatňovat nové lékařské technologie a vybavení a neustále optimalizovat diagnostický a léčebný postup při vaginitidě, aby poskytoval pacientkám vysoce kvalitní klinické zdravotnické služby a efektivně zvyšoval úroveň klinické léčby gynekologických onemocnění. Pokročilé gynekologické terapeutické zařízení s podporou klinických zpráv a mezinárodní certifikací bude nadále sehrávat důležitou roli v klinické diagnostice a léčbě vaginitidy a přispěje ke zlepšení reprodukčního zdraví žen.